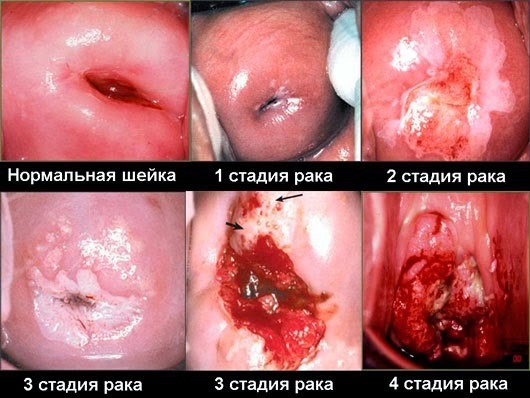
Заболеваемость цервикальным раком по прежнему стоит в третьей строчке среди всех онкопатологий. Каждый год ним заболевают почти полмиллиона женщин. Современные методики диагностики и терапии значительно сократили частоту появления и показатели смертности снизились на 70%.
Причины, факторы риска
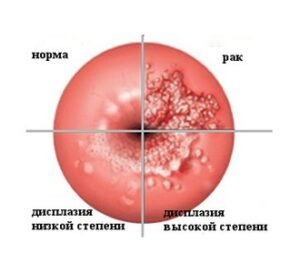 По заболеваемости онкологией репродуктивной системы рак шейки матки составляет 15%, уступив злокачественным новообразованиям молочной железы и эндометрия. Если его сравнивать с прочими онкопатологиями, то он достаточно хорошо диагностируется на ранней стадии, и при адекватной и своевременной терапии женщина может навсегда излечиться от этого опасного недуга, и в жизни никогда с ней больше не сталкиваться.
По заболеваемости онкологией репродуктивной системы рак шейки матки составляет 15%, уступив злокачественным новообразованиям молочной железы и эндометрия. Если его сравнивать с прочими онкопатологиями, то он достаточно хорошо диагностируется на ранней стадии, и при адекватной и своевременной терапии женщина может навсегда излечиться от этого опасного недуга, и в жизни никогда с ней больше не сталкиваться.
Современная медицина оснащена щадящими методиками лечения, и это дает возможность сохранить детородную способность женщин в репродуктивном возрасте. Около 90% опухолей, выявленных вовремя, излечиваются.
Определяющим фактором в зарождении онкопатологии специалисты считают вирус папилломы. Риски заразиться вирусом связаны с началом активной половой жизни, с половыми инфекциями, ВИЧ-инфицированием,подавленным иммунитетом, увлечением всевозможными диетами, вредными привычками.Вирус также передается через презерватив и с любой другого инфицированного участка тела, делясь с ДНК эпителиальных клеток своими генами.
Здоровые клетки начинают перерождаться, не созревают, не могут правильно исполнять свои функции, и начинают активно делиться. Мутирующая клетка дает толчок для развития ракового очага. Дальше процесс распространяется на близлежащие органы, а дальше подбирается к отдаленным участкам и органам.
Гистологические и кольпоскопические исследования
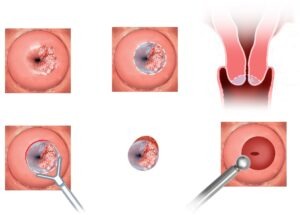 Постановка диагноза проходит после микроскопического исследования мазка, кольпоскопии и тестов. Одним из важнейших критериев для терапии и прогнозов служит показатель гистологической структуры опухоли. В 85% случаев выявляется плоскоклеточная форма. Сюда включена зрелая форма ороговевшего рака (25%), не ороговевшего рака средней степени (65%), незрелые формы низко дифференцированного рака (15%). Аденокарцинома составляет около 20%, редкие формы – около 1,5%.
Постановка диагноза проходит после микроскопического исследования мазка, кольпоскопии и тестов. Одним из важнейших критериев для терапии и прогнозов служит показатель гистологической структуры опухоли. В 85% случаев выявляется плоскоклеточная форма. Сюда включена зрелая форма ороговевшего рака (25%), не ороговевшего рака средней степени (65%), незрелые формы низко дифференцированного рака (15%). Аденокарцинома составляет около 20%, редкие формы – около 1,5%.
Гинеколог с помощью процедуры кольпоскопии, исследования состояния шейки матки и слизистой влагалища, детально исследует ткани. Анализ, оценка дают возможность диагностиовать заболевание и четко определить типологию ранних стадий:
I тип. Розоватые, белесоватые очаги бугорков круглой, овальной формы. С четкими границами. Псевдоэрозия.
II тип. Очаги многочисленные, крупные, в форме овалов, возможно многоугольников разных размеров. Между очагами – наличие длинных искривленных сосудистых сплетений.
III тип. Участок с ограниченной возвышающейся поверхностью. Представляет собой уплощенные отростки разной величины, вершины утолщены. Обнаруживаются кровоточащие участки.
IV тип. Наличие изъязвлений, дно мелкобугристое, желто-розовое. Края возвышены. На дне – наличие атипичное разрастание кровеносных сосудов.
V тип. Утолщенные лейкоплакии чешуйчатой формы.
Рак шейки матки развивается поэтапно
Стадия 0. Цервикальная интраэпителиаьная неоплазия. Онкоклетка располагается на поверхности, опухоли нет. Проникновения в ткани не обнаруживается.
Стадия I. Онкоклетки разрослись, образовав опухоль. Есть проникновение в ткани цервикального канала. Опухоль располагается только в пределах органа, лимфатические узлы не поражены. В подстадии IА – опухоль длиной около 5 мм, глубиной около 7 мм. В подстадии IВ – опухоль около 4 см, есть проникновение в цервикальный канал.
Стадия II. Новообразование проникло в тело матки и выходит за ее пределы. Нет распространения в область малого таза, в нижнюю треть влагалища. Подстадия II А – новообразование с диаметром до 6 см, хорошо видна. Поражена шейка матки и верхняя часть влагалища. Нет распространения на лимфоузлы, метастазов нет. Подстадия II В – процесс распространился на все пространство вокруг матки. Лимфатические узлы не пострадали.
Стадия III. Злокачественное новообразование распространяется в область малого таза, нижний участок влагалища. Возможно поражение расположенных рядом лимфоузлов, нарушения в мочеотделении. Отдаленные органы не поражены. Опухоль крупного размера. В подстадии IIIА – есть прорастания в нижней трети влагалища. В подстадии III В – закупорка мочеточников, поражение лимфоузлов малого таза.
Стадия IV. Новообразование достигает больших размеров, поражены близлежащие ткани, удаленные органы, лимфоузлы.
Специфические и неспецифические факторы
 Начальная стадия злокачественной патологии шейки матки специфические симптомы не дает. У женщины нет жалоб. Она чувствует себя удовлетворительно, изменений и неприятных ощущений не испытывает. Первые признаки и симптомы начинают появляться тогда, когда злокачественное новообразование вырастает и начинает поражать рядом находящиеся органы.
Начальная стадия злокачественной патологии шейки матки специфические симптомы не дает. У женщины нет жалоб. Она чувствует себя удовлетворительно, изменений и неприятных ощущений не испытывает. Первые признаки и симптомы начинают появляться тогда, когда злокачественное новообразование вырастает и начинает поражать рядом находящиеся органы.
Неспецифические признаки, симптомы заболевания:
- Нарушение общего самочувствия, повышенная утомляемость и слабость.
- Измененный и непривычный характер месячных (период кровотечения длительный, выделения обильные)
- Болезненные ощущения в пояснице и животе, болезненность во время сексуальных контактов.
Специфические признаки рака шейки матки, симптомы:
- Бели, кровянистые вагинальные выделения. Бывают как обильные, так и мажущие. Для поздних стадий развития заболевания выделения становятся зловонными.
- Отеки нижних конечностей (чаще с одной стороны).
- Значительная потеря в весе.
- Нарушения мочеиспускания, акта дефекации.
- Вагинальные кровотечения в период менопаузы, в середине цикла, после спринцеваний, инструментального осмотра и половой близости.
Кровянистые выделения и вагинальные кровотечения – наиболее информативные и характерные симптомы начинающегося онкологического поражения шейки матки. Важно, чтобы каждая женщина, у которой есть такие симптомы, должна немедленно обратиться к гинекологу, пройти обследование. Следует помнить, что вовремя начатые лечебные мероприятия на ранней стадии всегда гарантирует положительный результат.
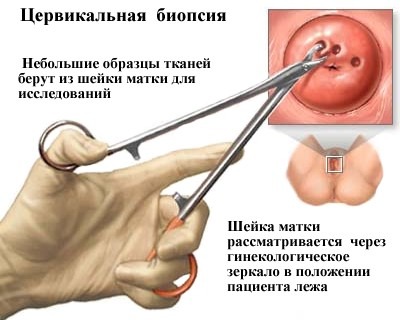
На приеме врач гинеколог собирает анамнез: жалобы, характер выделений, сколько дней длятся месячные или сколько времени прошло с началом менопаузы. После проводит осмотр с взятием мазка влагалищного секрета на микрофлору и цитологического исследования. Для более детального обследования может быть назначена кольпоскопия, гинекологический осмотр оптическим прибором. В процессе кольпоскопии доктор обнаруживает признаки и изменения в клетках шейки матки, производит биопсию. Биопсия считается самым информативным методом диагностики. Для лабораторного образца врач иссекает небольшой участок ткани, который после будет исследоваться под микроскопом.
Для лабораторного исследования на рак шейки матки используют:
- тест по Паппаниколау;
- цитологический анализ на наличие атипичных клеток;
- жидкостной цитоанализ (Thin Prep);
- ВПЧ тестирование (генная ловушка).
Лечение — основные принципы
 Определение, на какой стадии находится злокачественный процесс, проводится в условиях медицинского учреждения. Каждая пациентка, у которой обнаружена цервикальная онкопатология, проходит обследование лимфоузлов. Это важно на этапе выбора терапии.
Определение, на какой стадии находится злокачественный процесс, проводится в условиях медицинского учреждения. Каждая пациентка, у которой обнаружена цервикальная онкопатология, проходит обследование лимфоузлов. Это важно на этапе выбора терапии.
Первые стадии рака лечатся оперативно путем гистерэктомии (ампутация, экстирпация матки) с иссечением лимфоузлов, расположенных в тазовой области. Специалисты утверждают, что данная радикальная процедура во многом предпочтительнее лучевой терапии. Она в большей степени обеспечивает качество жизни, высокую выживаемость, продолжительность жизни.
Для определенной категории женщин целесообразным считается другая тактика лечения.
Пациенткам с диагнозом цервикальная патология на стадии рака IА проводится конизация (иссечение конусообразного участка эпителия шейки) или экстрафасциальная гистерэктомия (удаление тела и шейки).
Пациентки в репродуктивном возрасте, желающие сохранить способность к деторождению, также являются кандидатками на оперативное лечение органосохраняющим методом.
Для ослабленных женщин оперативное вмешательство не проводится, а назначается курс первичного лучевого лечения или комплекс облучения с химиотерапией.
Женщинам с промежуточой группой риска (новообразование больше 2 см) показано лучевое лечение, с группой повышенного риска (с поражением лимфоузлов, инвазиями)показано химиолучевая терапия.
Неоправданно щадящие методы, непроведенная до конца терапия может спровоцировать повторное развитие (рецидив) злокачественного новообразования. По видовым характеристикам онкорецидивы бывают тазовыми, отдаленными, сочетанными. В большинстве случаев они начинают давать о себе знать в двухлетний период с момента постановки диагноза. Средняя продолжительность жизни пациентки — от полугода до семи месяцев.
Лечение локальных рецидивов сочетает хирургический подход, радикальное облучение и химиотерапевтическое лечение.
Прогнозы
 Выживаемость пациенток зависит от стадии рака, состояния лимфатических узлов, размера новообразования, глубины поражения. Фактор, который можно считать главным – это стадия развития опухоли. На втором месте – состояние лимфоузлов.
Выживаемость пациенток зависит от стадии рака, состояния лимфатических узлов, размера новообразования, глубины поражения. Фактор, который можно считать главным – это стадия развития опухоли. На втором месте – состояние лимфоузлов.
Как при любых онкопатологиях, эффективность лечения принято оценивать по так называемой «пятилетней выживаемости». Этот термин онкология использует для прогнозирования. Клинически доказано, что если после лечения онкопатологии пациенты живут дольше пятилетнего рубежа, то шанс в дальнейшем не заболеть этим видом рака очень высок. Пациенты живут полноценной жизнью и чувствуют себя полностью здоровыми.
У женщин вылеченное заболевание на стадии 0 дает 100% результат по выживаемости, стадия I- около 87%, стадия II – около 70%, III – оклоло 40%, IV- около 12%.
Медицинская статистика утверждает, что почти половине женщин с диагнозом «цервикальный рак» находятся в возрастной категории до 45 лет. Поэтому каждая женщина должна до начала лечения получить консультации специалиста, на сколько возможно провести органосохраняющую операцию.
Для профилактики онкопатологии важно сознательное и внимательное отношение к своему здоровью. После того, как было проведено лечение, пациентка должна наблюдаться у врача, независимо от того, какая стадия заболевания у нее была выявлена. Главной целью диспансерного наблюдения является обнаружение рецидивов. Визиты к гинекологу должны быть дважды за год, ежегодно пациенткам нужно пройти кольпоскопическое исследование и сдать материал на биопсию.
Регулярное обследование важно переболевшим цервикальным раком и женщинам из группы риска. Основные признаки факторов риска:
- Сексуальные контакты в раннем возрасте (до 16 лет), ранние беременности. Эпителиальные клетки цервикального канала в подростковом возрасте еще достаточно незрелые, поэтому могут быстро перерождаться.
- Венерические болезни в анамнезе, наличие папилломавируса. Вирусы и бактерии дают быструю мутацию клеткам.
- Длительный период приема оральных контрацептивов. Приводит к гормональным сбоям.
- Пагубные привычки.
- Продолжительные диеты, скудное или неполноценное питание. Рацион с недостаточным количеством антиоксидантов и витаминов повышает риск клеточной мутации.
В профилактические мероприятия специфического характера может быть включена вакцинация препаратом «Гардасил». Это четырехкомпонентная вакцина, разработанная от самых распространенных и опасных папилломавирусов, основной причины развития цервикального рака. Вакцинация проводится по трех этапной схеме и дает иммунитет на три года.
Для каждой женщины важно внимательно относиться к своему организму, обращать внимание на все настораживающие признаки, уметь определять начальные симптомы и обязательно проходить профилактические осмотры.