Содержание
- 1 Какие методы диагностики бывают
- 2 Какие обследования максимально эффективны?
- 3 Скрининг: первый этап в диагностике рака
- 4 Биопсия: знать врага в лицо
- 5 Анализ мочи
- 6 Анализ кала
- 7 Какой анализ крови показывает онкологию
- 8 Покажет ли рак общий анализ крови
- 9 Биохимический анализ крови
- 10 Анализы на свертываемость крови
- 11 Какие анализы при раке назначит врач?
- 12 Онкомаркеры, флюорография, УЗИ: какие исследования не помогут «провериться на рак»
- 12.1 УЗИ щитовидной железы
- 12.2 Онкомаркеры
- 12.3 Рентгенография и флюорография легких
- 12.4 Анализы крови
- 12.5 УЗИ органов малого таза у женщин
- 12.6 УЗИ брюшной полости
- 12.7 УЗИ предстательной железы
- 12.8 R-графия с применением бария
- 12.9 Позитронно-эмиссионная томография (ПЭТ) и ПЭТ-КТ)
- 12.10 Остеосцинтиграфия
- 13 Диагностика рака на ранних сроках
- 14 Дополнительные лабораторные исследования
- 15 Иммунологический анализ крови: онкомаркеры
- 16 Выявление рака на поздних стадиях
- 17 Неэффективные методы выявления онкозаболеваний
- 18 У людей, живущих с ВИЧ, риск онкологических заболеваний существенно выше. Но как выявить рак вовремя? И всегда ли это — смертный приговор? И как отличить хорошего онколога от плохого?
- 19 Как понять, что у меня рак?
Какие методы диагностики бывают
В диагностике заболеваний — в том числе, онкологических — есть несколько ключевых понятий: скрининг, ранняя диагностика, диспансеризация, чек-ап и самообследование. Чем они отличаются друг от друга, кому и когда показаны — давайте разберемся.
Скрининг— организованное обследование здоровых людей, которое помогает выявить заболевание и предшествующие ему состояния на ранних стадиях, когда симптомов еще нет. В онкологии скрининг показан пациентам, которые входят в группу риска развития нескольких видов рака.
Вот основные факторы риска развития онкологических заболеваний:
- Возраст: чем старше человек, тем выше вероятность заболеть.
- Пол: существуют так называемые «женские» и «мужские» виды рака. Например, рак шейки и тела матки, рак предстательной железы.
- Семейная история болезни: если среди кровных родственников есть несколько случаев одного вида рака, стоит обсудить с врачом план профилактических обследований.
- Наличие рака в анамнезе: если человек уже прошел курс лечения, есть вероятность, что заболевание вернется. Чтобы не пропустить его и вовремя среагировать, врач рекомендует динамическое наблюдение.
- Взаимодействие с вызывающими рак агентами — например, табачным дымом, производственными канцерогенами.
Необходимость проведения скрининговых исследований зависит от наличия этих факторов риска, среди которых основные — пол и возраст. Календарь и объем обследований во многом опирается от них.
Как правило, скрининг — это организованные программы в рамках системы здравоохранения стран, где они внедряются.
Ранняя диагностика — комплекс исследований, которые показаны пациентам с симптомами заболевания. Как уже понятно из названия, ее цель — обнаружить рак как можно раньше, чтобы вовремя начать лечение. Или — наоборот — исключить диагноз. Ранняя диагностика в большей степени зависит от знаний и навыков врачей, к которым за помощью обращаются люди с симптомами болезней, а также от диагностических возможностей.
Диспансеризация — это специфическая для России диагностическая программа, которая включает в себя медицинский осмотр и дополнительные методы обследований, которые помогают оценить общее состояние здоровья пациента. В отличие от скрининга у отечественной диспансеризации существует общий для всех людей календарь, который обновляется с учетом приказов Министерства здравоохранения. Также в рамках диспансеризации внедрена попытка выявления сразу нескольких заболеваний — сердечно-сосудистых, онкологических и других неинфекционных болезней.
Чек-ап — условное название набора медицинских обследований для проверки общего состояния здоровья. Если коротко, он помогает ответить на вопрос: «А все ли в порядке с моим организмом?».Чек-апы — это в большей степени попытка частных медицинских организаций удовлетворить запрос пациентов на качественную диспансеризацию.
«Часто люди выбирают чек-апы вместо диспансеризации, потому что уровень доверия к бесплатной медицине в России оставляет желать лучшего. Частные клиники пользуются этим и формируют различные пакеты услуг, в том числе — по комплексному обследованию организма.
Но проблема в том, что сегодня не существует исследований, которые бы доказывали, что чек-апы помогают здоровому человеку избежать развития тех или иных заболеваний в будущем. Кроме того, растет медикализация — то есть расширяется представление о том, какие состояния считаются болезнью, и пациент проходит дополнительные дорогостоящие обследования, которые ему не нужны, а иногда и могут навредить», — отмечает онкоэпидемиолог Антон Барчук, научный сотрудник НМИЦ онкологии им. Н.Н. Петрова, директор Института междисциплинарных медицинских исследований Европейского Университета в Санкт-Петербурге, соавтор сервиса Скрин 3.0 (проект Фонда «Не напрасно»), с помощью которого можно узнать о предрасположенности к раку.
Скрининг, ранняя диагностика, диспансеризация и чек-ап требуют взаимодействия с медицинскими организациями. А вот самообследование — осмотр тела — можно проводить дома самостоятельно.
Например, если женщина во время самоосмотра нащупала уплотнение в груди, которого раньше не было, это повод обратиться за консультацией к врачу и составить план обследований. Кроме того, самообследование помогает обнаружить новые родимые пятна и подозрительные изменения кожи — в этом случае также есть смысл незамедлительно обратиться к онкологу или дерматологу-онкологу, чтобы исключить меланому (рак кожи). Однако к самостоятельному методу диагностики самообследование отнести нельзя.
Как провериться на рак
Системой здравоохранения сформирован комплекс диагностических исследований, которые позволяют на раннем этапе выявить и предупредить развитие различных заболеваний, в том числе и онкологических. Этот комплекс включает в себя различные методы исследования, которые варьируются в зависимости от пола и возраста пациентов и называется диспансеризацией.
Диспансеризация осуществляется в 2 этапа:
1) профилактический медицинский осмотр, в рамках которого возможно заподозрить наличие злокачественного заболевания;
2) использование дополнительных методов обследования, для уточнения стадии заболевания и более детальной оценки состояния здоровья.
Периодичность прохождения онкологического check-up организма
Регулярная чек-ап (check-up) диагностика и выявление проблемы на ранней стадии — залог успешной борьбы с раком. Но как определить с какой периодичностью необходимо проходить медицинский чек-ап (check-up) по онкологическому профилю?
В интересах своего здоровья каждый человек должен систематически проходить чек-ап (check-up) обследования организма согласно возрастным рекомендациям:
- женщины до 35 лет – каждые 2-3 года;
- женщины после 35 лет – каждый год;
- мужчины до 35 лет – каждые 2-3 года;
- мужчины после 35 лет – каждый год.
Однако, в случае, если Вы обнаружили у себя тревожные симптомы, обратиться к врачу-онкологу и пройти чек-ап необходимо в экстренном порядке. Также в зависимости от результатов планового чек-ап (check-up) врач-онколог может назначить Вам дополнительные обследования и рекомендовать индивидуальный график прохождения диагностики

Пройти check-up организма для ранней диагностики рака
Пройти чек-ап (check-up) вовремя необходимо каждому. Но особое внимание на важность регулярных обследований следует обратить людям с повышенным риском развития онкологии:
- подтвержденный онкологический диагноз у родственника в настоящее время;
- случаи выявленных злокачественных новообразований в семье в прошлом;
- чрезмерное употребление алкоголя и курение;
- наличие других факторы риска развития онкологических заболеваний;
- тревожная симптоматика.
Чем отличается программа выявления ранних форм онкологических заболеваний от общей диспансеризации, и какие обследования входят в чек-ап (check-up) организма по диагностике онкозаболеваний?
В отличие от общей диспансеризации программа выявления ранних форм онкологических заболеваний – это углубленный медицинский чек-ап (check-up), включающий в себя не только стандартный набор анализов и лабораторных исследований, но и специфические методы инструментальной диагностики, способные «поймать» рак еще в зачаточном состоянии. Чек-ап (check-up) программа выявления ранних форм онкологических заболеваний позволяет не только составить полную картину здоровья пациента согласно его возрастной группе и оценить риск развития патологий, но и, при необходимости, поставить предварительный диагноз и впоследствии начать лечение.
Среди обследований, проводимых для диагностики рака на ранних стадиях:
- УЗИ органов брюшной полости, малого таза, щитовидной железы и др.;
- маммография;
- КТ легких;
- при необходимости взятие биопсии и цитологические исследования;
- ПЦР-тест на наличие вируса папилломы человека;
- Колоноскопия и гастроскопия
и многие другие исследования.
Почему так важно регулярно проходить чек-ап (check-up) организма?
Ответ на этот вопрос изо дня в день повторяют все онкологи мира: «Ранняя диагностика рака обуславливает успешное лечение рака». Часто люди халатно относятся к своему здоровью и обращаются к врачу лишь, когда появляются явные признаки заболевания, а ведь многие виды рака не проявляются симптомами на начальных стадиях.
Какие обследования максимально эффективны?
Опухолевые заболевания могут иметь абсолютно любую локализацию, причем патологический процесс поражает расположенные рядом, а затем и отдаленные структуры или ткани. В связи с этим сегодня существует множество разных методов диагностики, которые помогают выявить рак в разных органах и частях тела.
Эффективность процедур определяется именно расположением новообразования, но существуют методики, которые показали наиболее высокие результаты при самых распространенных формах онкологических патологий. Именно такие методики часто включают в диспансеризацию людей определенного возраста. Это позволило увеличить количество случаев диагностирования рака на ранней стадии в рамках профилактических программ.
Список результативных обследований
- МРТ и КТ (магнитно-резонансная и компьютерная томографии). Выявляют даже микроскопические очаги патологических изменений – до 2-3 мм в диаметре. МРТ считается более безопасным, поскольку при КТ используется рентгеновское излучение.
- Маммография. Исследование груди, актуальное для женщин старше 40 лет. Им рекомендуют проходить его не реже 1 раза в 2 года, а после 50 лет – каждый год.
- Тест на ПСА (специфический белок, вырабатываемый предстательной железой). Исследование крови, рекомендованное мужчинам старше 50 лет. Повышение ПСА – один из признаков злокачественного процесса в организме.
- Анализ на скрытую кровь в кале. Позволяет выявить онкологию толстого кишечника. Рекомендован людям старше 50 лет в качестве ежегодного обследования в сочетании с колоноскопией. Кровотечение в нижних отделах кишечника – основной признак его рака.
- Pap-тест, или тест по Папаниколау. Цитологическое исследование клеток, взятых со слизистой шейки матки и цервикального канала. Рекомендовано женщинам старше 21 года в качестве ежегодной процедуры.
Скрининг: первый этап в диагностике рака
К сожалению, выявить рак на ранней стадии очень сложно, так как симптомы обычно отсутствуют. Человек может долго жить, не зная, что в его организме находится злокачественная опухоль. Когда симптомы появляются, их легко спутать с признаками других, менее опасных, заболеваний.
Для ранней диагностики онкозаболеваний применяют скрининговые исследования. Их должны регулярно проходить все люди из группы повышенного риска:
- Каждая женщина после 40 лет должна один раз в 1–2 года проходить маммографию. Это помогает выявить злокачественные опухоли молочной железы.
- Когда человеку исполняется 50 лет, он должен пройти первую колоноскопию — эндоскопическое исследование толстой кишки. Это помогает выявить рак, полипы. Во время колоноскопии можно провести биопсию, удалить полип или злокачественную опухоль на самой ранней стадии. Исследование повторяют через 5 лет. В качестве других скрининговых исследований на наличие рака толстой кишки применяют анализ стула на скрытую кровь, иммунохимический анализ кала, ДНК-тест, виртуальную колоноскопию (компьютерную томографию с предварительным заполнением кишечника газом).
- Всем женщинам с началом половой жизни нужно регулярно являться на осмотры к гинекологу и сдавать мазки на цитологию (ПАП-тест), анализ на папилломавирусную инфекцию.
- В ранней диагностике рака легкого помогает низкодозная компьютерная томография грудной клетки, но ее нужно выполнять не всем. Этот вид скрининга необходим для курильщиков и людей, которые отказались от вредной привычки менее 15 лет назад, и если человек до этого ежедневно выкуривал по 1 пачке сигарет в течение 30 лет или по 2 пачки в течение 15 лет.
- Мужчинам старшего возраста рекомендуется периодически посещать врача-уролога, проходить пальцевое ректальное исследование и выполнять анализ крови на уровень онкомаркера ПСА (простатспецифический антиген). Это помогает в ранней диагностике рака простаты.
- Всем людям можно порекомендовать раз в год посещать врача-дерматолога и проходить дерматоскопию — осмотр кожи с помощью специального инструмента (дерматоскопа).
- Гастроскопия — эндоскопическое исследование желудка — массово проводится только в странах, где высока распространенность злокачественных опухолей этого органа. В западных странах она не включена в программы обязательного скрининга. Но пройти ее хотя бы раз в жизни стоит каждому человеку.
Биопсия: знать врага в лицо
Биопсия — диагностическая процедура, во время которой врач получает образец ткани патологического образования и отправляет в лабораторию для гистологического или цитологического исследования. Это помогает:
- Обнаружить раковые клетки и подтвердить злокачественный характер новообразования.
- Уточнить гистологический тип опухоли, ее стадию.
- Оценить степень дифференцировки опухолевых клеток. Низкодифференцированные злокачественные новообразования ведут себя более агрессивно, это влияет на прогноз и выбор лечебной тактики.
- Биопсия регионарных лимфатических узлов помогает разобраться, распространился ли в них рак.
- Если опухоль удалена полностью, можно оценить край резекции — проверить, нет ли опухолевых клеток возле линии разреза. Если они присутствуют (позитивный край резекции), это говорит о том, что опухолевая ткань, возможно, еще осталась в организме. Негативный край резекции свидетельствует о том, что злокачественное новообразование удалено полностью.
Онкологический диагноз практически всегда нужно подтверждать с помощью биопсии.
Биопсия бывает разных видов:
- Эксцизионная — удаление всей опухоли.
- Инцизионная — удаление части опухоли.
- Кор-биопсия — забор столбика ткани с помощью специального инструмента — трепана.
- Щипковая биопсия — забор материала с помощью биопсийных щипцов.
- Петлевая биопсия — забор тканей с помощью проволочной петли, к которой подключен электрокоагулятор или аппарат для радиочастотной хирургии.
- Пункционная аспирационная биопсия — с помощью иглы и вакуумного аспиратора.
- Скарификационная (бритвенная) биопсия — срезание тонкого слоя кожи.
- Мазки и отпечатки: материал получают путем прикладывания стекла, например, к слизистой оболочке или язве, или соскребания скальпелем, шпателем, специальной щеточкой.
Биопсию опухолей, которые находятся внутри тела, можно проводить во время эндоскопических исследований, через разрезы, во время лапароскопии, торакоскопии и пр. Пункционную биопсию выполняют через кожу под навигацией с помощью ультразвука или компьютерной томографии.
Иммуногистохимический анализ (иммуногистохимия)
Если по результатам гистологического исследования не удалось установить диагноз, или нужно уточнить некоторые моменты, выполняют иммуногистохимический анализ. В образце опухолевой ткани выявляют определенные белки, по которым можно оценить характеристики опухолевых клеток, выявить их чувствительность к тем или иным противоопухолевым препаратам.
Иммуногистохимия помогает:
- Установить окончательный диагноз, если этого не позволяет сделать гистологическое исследование, например, при лимфомах, лейкозах.
- Отличить злокачественную опухоль от других патологических образований.
- Определить степень злокачественности опухолевых клеток.
- Выяснить, в каком органе находится первичная опухоль, если удалось обнаружить только метастаз.
- Правильно установить диагноз в случаях, когда у больного две разные злокачественные опухоли.
- Выявить чувствительность злокачественной опухоли к тем или иным лекарственным препаратам. В частности, с помощью иммуногистохимии можно определить рецепторы к мужским и женским половым гормонам, белок-рецептор HER2, рецепторы к соматостатину, PD-L1 — белок, который мешает иммунным клеткам распознавать и атаковать опухолевую ткань.

Молекулярно-генетические исследования
В основе развития любого онкологического заболевания лежат мутации, которые делают клетку «бессмертной» и активируют ее бесконтрольное размножение. Эти мутации бывают наследственными (передаются от родителей) и соматическими (возникают в течение жизни).
Бурное развитие молекулярной биологии и генетики в последние десятилетия сделало возможным обнаружение этих генетических нарушений. В современной онкологии генетические анализы применяются как у онкологических больных, так и для выявления наследственных мутаций, которые повышают риск развития рака, у здоровых людей:
- Анализы на мутации в определенных генах у людей, страдающих раком, помогают подобрать эффективные противоопухолевые препараты. Например, такие исследования часто проводят при раке молочной железы, легких, толстой кишки.
- Исследование всей ДНК (секвенирование нового поколения — NGS) помогает подобрать персонализированную терапию для больных с запущенным прогрессирующим раком, при неэффективности стандартных схем лечения.
- Анализы на определенные мутации, повышающие риск развития рака, рекомендуется пройти людям, у которых в семье есть 3 и более родственников, страдающих одинаковыми онкологическими заболеваниями, если 2 родственника заболели в молодом возрасте, когда у одного из родственников диагностировано одновременно 2 вида рака или редкая злокачественная опухоль.

Анализ мочи
Рак органов мочевыделительной системы проявляет себя кровью в моче. Также моча может содержать кетоновые тела, которые свидетельствуют о распаде тканей. Однако эти симптомы сопровождают и заболевания, не связанные с онкологией, например, говорят о наличии камней в мочевом пузыре или почках, о сахарном диабете.
Для диагностики других видов рака анализ мочи не информативен. По нему нельзя судить о наличии онкологических заболеваний, однако отклонения показаний от нормы свидетельствуют о проблемах со здоровьем. Если отклонения серьезные и подтверждаются результатами других базовых анализов, то это повод провести специальные анализы на определение рака.
Исключение составляет множественная миелома, при которой в моче определяют специфический белок Бенс-Джонса.
Для исследования собирают утреннюю мочу в стерильный контейнер, который можно приобрести в аптеке. Предварительно нужно принять душ.

Анализ кала
Кровь может содержаться и в кале, причем визуально заметить ее практически невозможно. Выявить ее наличие поможет лабораторный анализ.
Наличие крови в кале — признак рака кишечника (чаще всего толстой кишки), однако это симптом и множества заболеваний ЖКТ доброкачественного характера. Кровоточить могут полипы в кишечнике. Причем следует помнить, что полипы имеют свойство перерождаться в злокачественную опухоль. В любом случае наличие крови в кале — повод пройти более глубокую диагностику, сдать анализы для выявления рака.
Кал также собирают в стерильную емкость в утренние часы.
Какой анализ крови показывает онкологию
Многие пациенты убеждены, что возможно определение рака по анализу крови. На самом деле существует несколько видов этой диагностической процедуры, начиная с общего анализа и заканчивая анализом на онкомаркеры. Выделяют следующие виды диагностики рака по анализу крови с разной степенью информативности:
- общий анализ;
- биохимический анализ;
- анализ на свертываемость крови;
- иммунологический анализ крови (на онкомаркеры).
Даже если онкозаболевание еще не проявило себя болезненными симптомами, в организме уже происходят негативные изменения, которые может зафиксировать анализ крови. Когда злокачественная опухоль растет, она уничтожает здоровые клетки, служащие для роста организма, и выделяет токсические вещества. Эти изменения заметны даже при общем анализе крови, однако могут быть и признаком десятков заболеваний, не связанных с раком.

Наиболее информативным считают анализ на онкомаркеры — специфические вещества, которые выделяются в кровь в результате жизнедеятельности клеток опухоли. Однако учитывая, что онкомаркеры содержатся в организме любого человека, и их количество повышается при воспалениях, то и этот анализ не доказывает на 100% наличие рака. Он становится лишь поводом сдать более достоверные анализы для определения онкологии.
Покажет ли рак общий анализ крови
Этот анализ не дает полноценной информации о наличии опухоли в организме. Тем не менее это одно из базовых исследований, которое помогает выявить раковое заболевание на ранней стадии, когда оно еще не проявляет себя симптомами. Поэтому если определять, какие анализы сдать на проверку рака, то начинать нужно именно с него.
О злокачественных процессах в организме могут свидетельствовать следующие изменения в структуре крови:
- уменьшение количества лимфоцитов;
- повышение или понижение числа лейкоцитов;
- снижение гемоглобина;
- низкие тромбоциты;
- повышение скорости оседания эритроцитов (СОЭ);
- увеличение количества нейтрофилов;
- наличие незрелых клеток крови.
Если пациент при наличии одного или одновременно нескольких перечисленных признаков испытывает слабость, быстро утомляется, теряет аппетит и вес, нужно обязательно пройти более детальное обследование.
Кровь сдают натощак или минимум спустя 4 часа после приема пищи. Забор проводят из пальца.
Биохимический анализ крови
Метод выявляет отклонения, которые могут быть признаком рака. Нужно учитывать, что те же изменения характерны для многих не онкологических заболеваний, поэтому однозначно трактовать результаты нельзя.
Врач анализирует следующие показатели:
- Общий белок. Клетки раковых опухолей питаются белком, а если у пациента отсутствует аппетит, то его объем значительно снижается. При некоторых онкозаболеваниях объем белка, наоборот, увеличивается.
- Мочевина, креатинин. Их увеличение — признак плохой работы почек или интоксикации, при которой белок в организме активно распадается.
- Сахар. Многие злокачественные опухоли (саркома, рак легкого, печени, матки, молочной железы) сопровождаются признаками сахарного диабета с изменениями уровня сахара в крови, так как организм плохо вырабатывает инсулин.
- Билирубин. Повышение его объема может быть симптомом злокачественного поражения печени.
- Ферменты АЛТ, АСТ. Повышенный объем — свидетельство возможной опухоли печени.
- Щелочная фосфатаза. Еще один фермент, повышение которого может быть признаком злокачественных изменений в костях и костной ткани, желчной пузыре, печени, яичниках, матке.
- Холестерин. При значительном снижении объема возможно подозрение на рак печени или метастазы в этот орган.
Забор крови проводят из вены. Сдавать ее нужно натощак.
Анализы на свертываемость крови
При онкологических заболеваниях свертываемость крови становится выше, а в больших и малых сосудах (вплоть до капилляров) могут образовываться тромбы. Если результаты анализа показывают эти отклонения, потребуется дальнейшее обследование на онкологию.
Кровь для данного анализа также забирают из вены.
Какие анализы при раке назначит врач?
На первой встрече доктор изучает анамнез больного, уточняет жалобы, сопоставляет состояние здоровья с возможными рисками. Чтобы убедиться в подозрениях, скорее всего он назначит дополнительные исследования, которые подтвердят или опровергнут диагноз.
Чаще всего врач назначает:
- Биохимическое исследование, при котором оцениваются биохимические маркеры. Чтобы диагностировать рак на ранней стадии, во внимание берут общий белок, мочевину, билирубин, АСТ, АЛТ, креатинин, холестерин, глюкозу, щелочную фосфатазу. Для этого пациент сдает венозную кровь в утренние часы натощак. Предварительно лучше исключить переживания, чрезмерные физические нагрузки.
- Анализ на свертываемость, который показывает возможные нарушения системы свертываемости крови в организме. В связи с развитием опухоли могут некорректно работать реологическая функция крови, повышаться риск возникновения тромбов в крупных и мелких сосудах. Чтобы изучить свертываемость, проводят коагулограмму — комплексное гематологическое исследование. Забор крови осуществляют из вены в утренние часы.
- Иммунологические тесты, которые определяют наличие онкомаркеров — особых веществ, выделяемых пораженными клетками или здоровыми, расположенными рядом с поврежденными. Иммунологические исследования назначает врач в том случае, когда подозревает опухоль в конкретном органе.
На сегодняшний день известно более 200 маркеров. Самые востребованные — это СА 15-3 (рак молочной железы, нередко определяется при беременности), PSA-ПСА (рак предстательной железы), РЭА, СА 72-4, ТМ-2 (рак толстого кишечника, СА 19-9, СА 242 (рак поджелудочной железы), НСЕ (рак кожи), АФП (цирроз, при алкоголизме этот показатель превышает норму).
Для ранней диагностики заболевания врачи могут назначить анализы сразу на несколько онкомаркеров. Их результаты сопоставляют с другими проведенными тестами и процедурами. Не стоит паниковать в случае минимального превышения одного из тестов, так как он может и не говорить о наличии злокачественного образования.
Порой пациента волнует вопрос, по каким анализам на онкомаркеры можно точно определить рак. Ответ прост: даже такие конкретные тесты не гарантирует 100% ответ, Количество маркеров может увеличиваться даже в тех случаях, если человек простужен, наблюдаются воспалительные процессы или истощение организма. Однако это не значит, что проведенные тесты вы сдали зря. Вовремя выявленные отклонения позволяют определить их причину и вылечить болезнь доброкачественного характера без последствий.
- Визуализацию пораженного органа, которая включает в себя ультразвуковое исследование, эндоскопию, рентген (иногда МРТ и КТ). В профилактических целях оптимальнее всего проходить УЗИ внутренних органов раз в полгода, чтобы вовремя выявить любые изменения. Ежегодное прохождение флюорографии позволяет оценить легкие и сердце. Для более детального изучения врачи нередко назначают магнитно-резонансную томографию. Точность процедуры повышает добавление контраста. Особый состав распределяется с кровотоком и накапливается там, где происходит усиленное кровоснабжение. Такие процессы сигнализируют о злокачественных опухолях.
- Цитологию, которая считается самым точным способом диагностирования рака. Благодаря анализу, тщательно изучается строение тканей пораженного органа на клеточном уровне. Под микроскопом можно точно увидеть раковые клетки или их отсутствие. Этот метод выбирают для того, чтобы определить характер образования — доброкачественный или злокачественный, отличить первичные изменения от сформированных метастазов. Цитология позволяет определить вид онкологии и степень агрессивности. При данном исследовании осуществляют забор биологических жидкостей, соскобов, фрагментов тканей, секретов слизистых и др.
- Гистологию — изучение образца ткани под оптическим микроскопом, которое позволяет определить тип новообразования и его характеристики. Гистологическое исследование — это важнейший этап в диагностике злокачественных образований, в контроле лечения пациентов с онкологическим заболеванием. Для его проведения используется образец ткани, полученный с помощью биопсии.
- Иммуногистохимию — дополнительное исследование для диагностики доброкачественных и злокачественных новообразований, необходимое в том случае, когда невозможна постановка диагноза по гистологическим препаратам или требуется уточнение важных молекулярных параметров опухоли. Иммуногистохимия предполагает выявление в образце ткани белков, характерных для определенного вида клеток. Это позволяет отличить один вид опухоли от другого.
Онкомаркеры, флюорография, УЗИ: какие исследования не помогут «провериться на рак»
УЗИ щитовидной железы
Как работает и когда используется: С помощью ультразвука можно находить изменения в структуре щитовидной железы, в том числе и какие-то опухолевидные образования.
Обычно это исследование назначают при подозрении на нарушение функции щитовидной железы (гипо- или гипертиреоз). Также врач может порекомендовать УЗИ щитовидной железы, если есть симптомы опухоли в области шеи, например боли при глотании, увеличение шеи в объеме.
Так как этот метод безопасный, дешевый и широкодоступный, в какой-то момент появилась мысль о том, что УЗИ можно использовать не только для диагностики заболеваний щитовидной железы, но и для раннего выявления злокачественных опухолей.
Почему не может быть методом скрининга: К сожалению, скрининг рака щитовидной железы никак не повлиял на вероятность умереть от этого заболевания. Что более важно — количество выявляемых опухолей значительно увеличилось.
То есть обнаруженные на УЗИ опухоли щитовидной железы чаще всего никакой опасности для жизни человека не несли, при этом нередко проводилось хирургическое лечение, которое всегда имеет свои риски и осложнения. Например, парез гортанного нерва приводит к осиплости голоса, а в худших случаях — и к нарушению дыхания.
Возникла парадоксальная ситуация, при которой скрининг скорее даже вредит людям, чем реально помогает. Наиболее ярко эта ситуация показала себя в Южной Корее, где за 20 лет распространенность рака щитовидной железы выросла в разы, а смертность от этого заболевания никак не изменилась.
Как обнаружить рак «щитовидки» как можно раньше: Пока нет никаких научно подтвержденных методов скрининга этого заболевания. Хорошая новость заключается в том, что эта опухоль настолько успешно лечится, что в большинстве случаев не так уж и важно, на какой стадии и какого размера она оказывается в момент диагностики. Поэтому если ничего не беспокоит — искать и не надо.
Онкомаркеры

Как работают: Онкомаркеры — продукт жизнедеятельности опухоли, результат ее взаимодействия с нашим организмом. В теории эти вещества помогают заподозрить какую-то опухоль. Считается, что уровень онкомаркеров растет, если опухоль есть.
Почему не могут быть методом скрининга рака: К сожалению, эта идея осталась только идеей.
На практике онкомаркеры часто не повышаются даже при диагностированном онкозаболевании, а часть опухолей совсем не «выделяет» эти вещества — вне зависимости от размеров и распространенности. С другой стороны, онкомаркеры могут подниматься из-за других причин.
Почему так происходит, не до конца ясно, но, например, онкомаркер СА-125, встречающийся при раке яичников, может повышаться при эндометриозе, а раковый эмбриональный антиген (РЭА) бывает выше нормы у курящих людей, а не только при раке ободочной кишки.
Еще один пример — маркер СА19-9, который может быть повышен при раке поджелудочной железы, но также растет из-за нарушения оттока желчи по желчным путям (например, при желчнокаменной болезни). Простатит или доброкачественная гиперплазия предстательной железы могут приводить к таким же колебаниям простат-специфического антигена (ПСА, PSA), что и рак.
Когда онкомаркеры все-таки могут использоваться: Иногда эти анализы действительно могут быть полезны для определения прогноза, понимания течения заболевания, выявления рецидива — то есть в той ситуации, когда онкологическое заболевание уже диагностировано. Поэтому нельзя сказать, что измерение уровня онкомаркеров — однозначно бесполезное исследование, но оно помогает только в ряде случаев и совсем не в ситуации раннего выявления опухолей.
Единственные два исключения (и то с большим количеством оговорок) — это простат-специфический антиген (ПСА) и альфа-фетопротеин (АФП), которые можно рассмотреть как вариант скрининга рака предстательной железы и первичных опухолей печени у пациентов с хроническими гепатитами.
Поскольку онкомаркеры предлагались для скрининга самых разных опухолей, нужно понимать, что вместо этого сомнительного метода для некоторых видов рака могут быть использованы проверенные и надежные подходы — например, маммография, ПАП-тест, анализ кала на скрытую кровь.
Рентгенография и флюорография легких
Как работает и когда используется: Флюорография и рентгенография — самые частые варианты исследования органов грудной клетки. Изначально они отличались тем, что флюорография была заметно дешевле (так как изображение, полученное во время исследования, фиксировалось на пленку низкого качества), но не позволяла достоверно отличать опухоли от других процессов в легких. Этот метод позволял разделить «здоровых» от «больных» и отправить последних на дообследование.
Рентгенография помогает обнаруживать воспаления и опухоли в легких, определять изменения лимфатических узлов, показывает жидкость и воздух в грудной клетке. Такой широкий спектр «находок» позволяет проводить это исследование при самых разных состояниях и заболеваниях.
Почему не может быть методом скрининга: Так как на рентгенографии можно увидеть опухоль в легких, а также предположить — злокачественная она или доброкачественная, этот метод пробовали использовать в качестве скрининга рака легкого. Идея в этом простая — людям в группе риска развития этого заболевания с определенным интервалом проводится рентгенологическое исследование, что в теории позволило бы выявить опухоли легкого раньше и успешно их лечить.
К сожалению, исследования показали, что рентгенография не снижает риск смерти от рака легкого. Возможно, это связано с тем, что этот метод позволяет находить опухоли достаточно поздно, когда мы уже не можем так хорошо и эффективно их лечить.
Как обнаружить рак легких как можно раньше: Сейчас скрининг рака легких становится все более распространенным. Связано это с развитием нового и эффективного метода его раннего выявления — низкодозной компьютерной томографии. Это особенный вариант компьютерной томографии с пониженной радиационной нагрузкой на организм.
Важно: Проходить НДКТ должны не все люди, а только те, кто находятся в группе повышенного риска — активные курильщики со стажем курения 20 пачка-лет (чтобы рассчитать стаж, нужно умножить количество пачек сигарет, выкуриваемых в день, на количество лет, которые человек курил), а также бросившие курить менее 15 лет назад. Возраст начала и периодичность скрининга — раз в год начиная с 50-55 лет.
Для людей, не попадающих в эту группу риска, скрининг рака легкого пока не разработан.
Ангиография
Ангиография это тоже вид рентгеносвкого обследования. предназначен для изучения сосудов с использованием контрастного вещества. С помощью ангиографии можно увидеть сосудистую сеть опухоли, что очень помогает при различных видах лечения.
Бронхография
Данный вид диагностики предназначен для диагностики рака легкого или мониторинга послеоперационных изменений. В легкие под общим или местным наркозом вводится контрастное вешество и после этого делается ряд рентгеновских снимков. Методика активно применяется в клиниках Израиля.
Анализы крови
Когда используются: Анализы крови используются повсеместно. Большинство людей сдает их в связи с различными проблемами чуть ли не ежегодно. Возникает вопрос — а можно ли по отклонению от нормы заподозрить наличие опухолей?
Почему не могут быть методом скрининга рака: Эти анализы изменяются при таком огромном количестве заболеваний, что просто на основании отдельных показателей зачастую невозможно понять, в какую сторону двигаться. При этом, как правило, при значительных изменениях человека что-то беспокоит, и тут нужно говорить уже не о скрининге, а скорее — о полноценной диагностике.
Если говорить об онкогематологических заболеваниях (то есть о злокачественных опухолях крови и кроветворной системы), то тут нет никаких зарекомендовавших себя методов скрининга. Во многом это связано с тем, что опухоли эти редкие и, как правило, они с самого начала сопровождаются большим числом жалоб и симптомов.
Например, при острых лейкозах резко нарастает слабость, появляются признаки недостаточного количества элементов крови — тяжелые инфекции, кровотечения. То есть ситуация становится такой, что выбора не обратиться к врачу просто нет.
УЗИ органов малого таза у женщин
Как работает и когда используется: УЗИ органов малого таза — стандартная часть осмотра у гинеколога или онкогинеколога. Этот метод достаточно простой, привычный и крайне доступный. Из-за того, что все женские репродуктивные органы хорошо можно «рассмотреть» с помощью ультразвука, это исследование и стало таким распространенным.
Так как на УЗИ можно увидеть не только воспалительные заболевания, но и опухоли, а во многих случаях еще и точно сказать, доброкачественные они или нет, существует мнение, что УЗИ органов малого таза может быть методом скрининга рака.
Почему не может быть методом скрининга: К сожалению, и этот метод оказался неэффективным для скрининга. Крупные исследования показали, что он не работает даже при наследственной предрасположенности к опухолям яичников, например при мутациях в гене BRCA1/2, при которых рак яичников может возникать у каждой 2-3 женщины.
То есть снизить вероятность погибнуть от рака яичников УЗИ органов малого таза не помогает.
Возможно, это связано с тем, что опухоли яичников быстро развиваются и успевают стать достаточно крупными даже при небольшом интервале между исследованиями. Кроме того, лечение ранних стадий, по сути, никак не отличается от тактики в более тяжелых ситуациях.
Как обнаружить рак яичников как можно раньше: Никаких действенных методик раннего выявления рака яичников не существует. Но если у вас есть мутация в генах BRCA1/2, можно обсудить с онкогинекологом профилактическую операцию по удалению маточных труб и яичников — она значительно снизит риск столкнуться с этой сложной опухолью.
Что делать для скрининга рака матки: Опухоли тела матки (опухоли эндометрия, внутреннего слоя матки) в скрининге также не нуждаются. Во-первых, их очень рано и быстро находят по ярким и характерным симптомам — кровянистым выделениям из половых путей у женщин в менопаузе или обильным менструациям и межменструальным кровотечениям у женщин, у которых менопауза еще не наступила.
Такие особенности приводят к тому, что чаще всего заболевание выявляется на I стадии. Кроме того, в большинстве случаев рак эндометрия крайне хорошо лечится, и после успешной операции практически все женщины навсегда забывают об этой опухоли.
УЗИ брюшной полости
В животе могут скрываться самые разнообразные злокачественные опухоли — от рака печени и поджелудочной железы до рака кишечника. Все они достаточно распространенные (например, опухоли желудка и рак толстой и прямой кишки входят в пятерку наиболее частых онкозаболеваний в России) и, что важно, крайне сложно лечатся при наличии метастазов.
Казалось бы — почему не провести исследование, которое помогло бы выявить все эти опухоли разом? И таким исследованием могло бы стать ультразвуковое исследование органов брюшной полости, но не все так просто.
Одна из ситуаций, когда УЗИ органов брюшной полости действительно может и должно использоваться для скрининга, — раннее выявление опухолей печени у людей с хроническим вирусным гепатитом и циррозом печени.
Эта инфекция — доказанный фактор риска развития гепатоцеллюлярного и холангиоцеллюлярного рака. В такой ситуации гепатолог или гастроэнтеролог могут направить на регулярное УЗИ печени.
Почему не может быть методом скрининга: В остальных случаях (то есть, когда нет высокого риска) УЗИ не поможет в раннем выявлении рака печени, так как эти опухоли очень агрессивные — развиваются стремительно. Но и встречаются они редко, почти всегда только у людей с предрасположенностью к ним.
УЗИ брюшной полости также не подойдет для скрининга рака желудка и кишечника, поскольку, как правило, не позволяет увидеть небольшие изменения в этих органах.
Как обнаружить опухоли ЖКТ как можно раньше: Для скрининга рака прямой и ободочной кишки есть зарекомендовавшие себя методы — колоноскопия (осмотр толстой и прямой кишки с помощью эндоскопа) и тест кала на скрытую кровь.
А вот эффективного скрининга рака поджелудочной железы нет совсем. Не помогает ни УЗИ, ни компьютерная томография, ни даже МРТ. Возможно, причина кроется в том, что заболевание развивается очень быстро и даже частые профилактические исследования не помогут выявить его достаточно рано.
УЗИ предстательной железы
Рак предстательной железы — одна из самых частых опухолей у мужчин. Ее важная особенность — она очень хорошо лечится: на первых стадиях получается добиться излечения у огромного количества мужчин (до 99%). С учетом распространенности и такого хорошего результата лечения скрининг рака предстательной железы должен был стать крайне важной частью профилактической медицины.
Оценить состояние предстательной железы можно разными способами — от простого пальцевого исследования до таких сложных методик как магнитно-резонансная томография. В этом большом диапазоне УЗИ выглядит прекрасным вариантом — почти так же доступно, как пальцевое исследование, но намного точнее.
Как обнаружить рак простаты как можно раньше (и нужно ли это): К сожалению, скрининг рака предстательной железы в целом остается спорной темой. Часть экспертов в мире считает, что он полезен, другая — что смысл от его проведения небольшой. Связаны эти споры с тем, что хоть скрининг и снижает вероятность погибнуть от рака предстательной железы, но крайне незначительно и слишком высокой ценой для самих мужчин.
У огромного количества людей будут проведены ненужные биопсии и даже операции, которые могут приводить к таким неприятным осложнениям как недержание мочи и эректильная дисфункция, что сильно снижает качество жизни.
Важно: Скрининг рака предстательной железы проводится не с помощью УЗИ, а с помощью определения уровня простат-специфического антигена (ПСА). Именно ПСА — наиболее зарекомендовавший себя способ раннего выявления этого онкологического заболевания.
Чтобы оценить, есть ли у вас предрасположенность к тем или иным видам рака, вы можете пройти небольшой опрос, который фактически заменяет первый этап медицинской консультации — сбор анамнеза.
Вы отвечаете на вопросы о поле, возрасте, образе жизни, заболеваниях у близких родственников, а затем на основании ответов алгоритм системы составляет для вас план необходимых обследований.
R-графия с применением бария
Рентген желудка с применением раствора бария, по распределению частиц которого можно выявить наличие злокачественной опухоли.
Позитронно-эмиссионная томография (ПЭТ) и ПЭТ-КТ)
Опухолевые клетки в процессе своего существования активно размножаются, что приводит к большей интенсивности протекания в них процессов обмена веществ (метаболизма), в первую очередь – расщепления глюкозы и получения из неё необходимой энергии. Процессы метаболизма в опухолевой ткани протекают значительно интенсивнее, чем в нормальной ткани, эти различия возможно уловить при помощи специальных методов обследования.
Позитронно-эмиссионная томография – метод, позволяющий оценить интенсивность обмена веществ в разных органах и тканях организма. Для его проведения в организм пациента, как правило, при помощи внутривенной инъекции, осуществляется введение специального контрастного радиофармацевтического препарата. Наиболее часто с этой целью применяется радиоактивная глюкоза (18-фтордезоксиглюкоза, 18-ФДГ), но также применяются и другие контрастные препараты. Примерно в течение 1 часа после внутривенного введения меченная глюкоза распределяется по тканям организма. Повышенная метаболическая активность опухолевых клеток проявляется более выраженным поглощением контрастного вещества, которое заставляет опухолевые клетки «светиться».
Именно свечение улавливается при помощи специальных датчиков в ходе проведения ПЭТ. Таким образом, в отличие от таких методов, как рентгенография, УЗИ, КТ и/или МРТ, ПЭТ позволяет оценить не анатомическую структуру опухоли, а её метаболическую активность. Метод ПЭТ-КТ представляет собой «гибрид» ПЭТ и КТ при котором оба исследования проводятся одновременно. Специальное оборудование позволяет оценить структуру и анатомические особенности изучаемых органов и тканей наравне с их метаболической активностью.
Это позволяет использовать данный метод для дифференциальной диагностики объемных образований, выявляемых в организме человека, т.е. ПЭТ-КТ может помочь установить, является ли выявленное образование злокачественной опухолью или нет. Кроме того, ПЭТ-КТ иногда используется для того, чтобы оценить распространенность опухолевого процесса, для ранней диагностики опухолей, а также в отдельных случаях для оценки эффективности лечения.
Тем не менее, ПЭТ обладает рядом недостатков. Он не всегда способен выявить мелкие опухоли и метастатические очаги (например, размером менее 8 мм), а также опухоли, которые характеризуются медленной скоростью роста. Данные ПЭТ-КТ не заменяют необходимость выполнения биопсии, а также не отменяют её результаты, Результаты, полученные при использовании ПЭТ-КТ, сложно сравнивать с данными других исследований, например, КТ или ультразвукового исследования.
ПЭТ-КТ является наиболее дорогостоящим инструментальным методом обследования, применяющимся в онкологии, что приводит к его активной рекламе центрами, предлагающими его проведение в качестве наилучшего и универсального метода диагностики.
Остеосцинтиграфия
Это исследование напоминает ПЭТ, но во время него с помощью радиофармпрепарата и гамма-камеры исследуют только кости. В онкологии данный метод диагностики применяется при подозрении на костные метастазы и для контроля эффективности лечения.
Диагностика рака на ранних сроках

Своевременная диагностика рака поможет остановить разрастание больных клеток по всему организму и избежать прогрессирования болезни и летального исхода. Начинается с осмотра у врача-терапевта. Специалист должен ознакомиться с жалобами пациента, провести осмотр, назначить диагностические мероприятия. К сожалению, на первоначальные симптомы пациенты не всегда обращают внимание, посещение врача происходит на поздних стадиях рака. Но есть некоторые признаки, когда посещение онколога является обязательным:
• постоянный упадок сил, усталость;
• резкая потеря веса — 5 и более кг. за месяц;
• небольшие, ежедневные повышения температуры тела.
Все эти симптомы являются причиной для обращения к врачу.
УЗИ
УЗИ – это простая, быстрая и эффективная диагностика рака. Ультразвуковое исследование помогает провести быструю оценку патологических изменений в организме пациента с высоким процентом точности. Для диагностики рака желудка, кишечника применяется функция эластография, позволяющая дать максимально развернутую оценку пораженного участка, новообразования.
УЗИ применяют для обследования:
• молочной железы;
• сосудов головного мозга;
• органов ЖКТ и пищеварения;
• лимфатических узлов;
• почек;
• мочевого пузыря;
• предстательной железы.
Компьютерная томография
КТ – это метод диагностики рака, который основан на применении рентгеновского излучения. Компьютерная томография проводится с помощью сложного анализа категории ослабления рентгеновских лучей в зависимости от плотности ткани. Тело просвечивается продольно, чтобы получить изображение поперечных срезов.
Легкие и головной мозг обследуются с помощью 4-х или 16-ти спирального томографа. КТ позволяет получить трехмерное изображение и точность информации, особенно если применяется контрастное вещество.
Процедура имеет свои особенности:
• отчетливое изображение достигается за счет введения в область исследования или вену контрастного вещества, в некоторых случаях препарат выпивают;
• пациента укладывают на специальную скользящую поверхность томографа, которая передвигается через аппарат КТ;
• процедура не занимает много времени и полностью безболезненна.
Магнитно-резонансная томография (МРТ)
Более информативный по сравнению с КТ метод, поскольку с его помощью можно обнаружить даже небольшие по размеру злокачественные опухоли – всего 2-3 мм в диаметре.
Маммография
Маммография — диагностика рака молочной железы, специалисты рекомендуют женщинам с 40 лет проходить эту процедуру ежегодно. Также обследование необходимо при наличии изменений на кожных покровах, в лимфатических узлах, выделений из сосков, уплотнений в области груди. Маммография обязательно назначается женщинам с гинекологическими заболеваниями.
Исследование проводится амбулаторно и напоминает рентгеновский снимок, результат записывается на электронный носитель. Процедура длится в пределах десяти минут.
Маммография позволяет:
• выявить изменения в тканях молочных желез;
• произвести оценку характера, размеров, распространенности процесса.
Правильно расшифровать полученные результаты могут только специалисты.
Перед процедурой нельзя использовать тальк, дезодорант, антиперспирант, лосьон в области подмышек, они могут изменить результат обследования. Маммографию проходят с пятый по 13 день от начала цикла. Диагностическое обследование молочных желез в данное время позволяет получить более точный результат.
Эндоскопические исследования
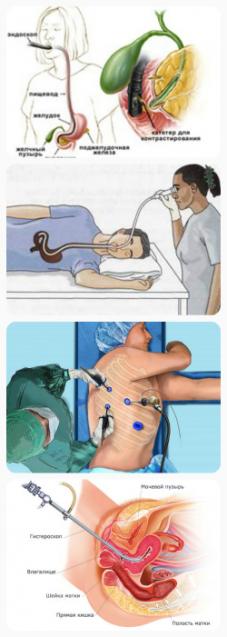 Эндоскопия применяется для обследования полых органов. Врач может видеть при помощи специальных устройств что происходит. Так же можно задокументировать увиденно доктором с помощью фото и видео аппаратуры, цифровых технологий. Так же есть возможность взять на анализ биологический материал предполагаемой опухоли.
Эндоскопия применяется для обследования полых органов. Врач может видеть при помощи специальных устройств что происходит. Так же можно задокументировать увиденно доктором с помощью фото и видео аппаратуры, цифровых технологий. Так же есть возможность взять на анализ биологический материал предполагаемой опухоли.
В гастроонкологии применяют:
- эзофагоскопия,
- гастроскопия,
- дуоденоскопия,
- колоноскопия,
- ректороманоскония.
В пульманоонкологии применяют:
- бронхоскопия,
- торакоскопия.
В онкоурологии применяют:
- цистоскопия,
- уретроскопия,
- нефроскопия.
В онкогинекологии применяют:
- кольпоскопия,
- гистероскопия
Эндоскопия
Эндоскопия применяется для ранней диагностики рака полых органов. Процедура имеет следующие преимущества:
• высокая информативность;
• безопасность для здоровья пациента;
• простота выполнения;
• возможность проводить процедуру амбулаторно и стационарно.
Эндоскопия позволяет решить следующие задачи:
• выявление предраковых состояний;
• диагностирование скрытых, небольших, первично-множественных онкологических очагов;
• выявление распространения рака;
• оценка эффективности терапии.
Дополнительные лабораторные исследования
При ответе на вопрос, какие обследования нужно пройти, чтобы исключить рак, нельзя не упомянуть лабораторные анализы. К ним относятся:
- общий анализ мочи. В ней могут присутствовать атипичные клетки, которые указывают на онкологию мочевыводящих путей;
- общий анализ крови. Еще один неспецифичный, но обязательный метод диагностики. Он показывает изменения крови: увеличение СОЭ, эритроцитов и гемоглобина, что характерно для рака почки; незрелые клетки, указывающие на рак костного мозга и пр. При лейкозе общий анализ крови входит в список основных методов диагностики;
- анализ крови на онкомаркеры. Позволяет отличить здоровые клетки от раковых. Но метод не слишком точен, поскольку разные маркеры могут появляться при нескольких видах опухолей;
- биохимический анализ крови. Более информативный, нежели общий. Может показать высокий уровень кальция, рост активности внутриклеточных ферментов, нарушения в концентрации гормонов.
Иммунологический анализ крови: онкомаркеры
Если говорить о том, какие анализы показывают онкологию, то это обследование достаточно информативно и позволяет определить наличие ракового заболевания. Также его применяют для выявления рецидивов после лечения.
Онкомаркеры представляют собой особые виды белка, ферментов или продукты белкового распада. Их выделяет либо ткань злокачественного новообразования, либо здоровые ткани при реакции на раковые клетки. Сейчас научно доказано существование более 200 их видов.
В небольшом количестве онкомаркеры есть и в организме здорового человека, их объем умеренно увеличивается, например, при простуде, а также у женщин при беременности, у мужчин при аденоме предстательной железы. Однако появление в большом объеме тех или иных специфических видов характерно для определенных опухолей. К примеру, онкомаркеры РЭА и СА-15-3 могут сигнализировать о раке молочной железы, а СА 125 и НЕ-4 — о раке яичников. Для получения максимально объективного результата рекомендуется сдавать анализ на несколько онкомаркеров.
По повышению уровня того или иного онкомаркера можно определить, какой именно орган или система поражены опухолью. Также данный анализ способен показать, что человек входит в группу риска развития онкозаболеваний. К примеру, у мужчин повышение онкомаркера PSA становится предвестником рака предстательной железы.
Иммунологический анализ сдают натощак, кровь забирают из вены. Также онкомаркеры определяют по анализу мочи.
Основные онкомаркеры:
МаркерНорма (верхняя граница)Тип рака
| СА-125 | 35 МЕ/мл | Рак яичника |
| СА-15-3 | 30 ЕД/мл | Рак молочной железы |
| СА-19-9 | 10 ЕД/мл | Рак органов ЖКТ |
| СА-242 | 30 МЕ/мл | Рак органов ЖКТ |
| СА-72-4 | — |
Карциномы ЖКТ, Рак молочной железы, Рак яичника |
| АФП | 10 МЕ/мл (в конце беременности до 250 МЕ/мл) |
Рак яичка, Тератома, Метастазы в печень |
| НЕ4 | 70 Пмоль/л-140 Пмоль/л в постменопаузе | Рак яичника в ранней стадии |
| SCC | 2,5 нг/л | Плоскоклеточная карцинома |
| ПСА |
2,5 нг/мл до 40 лет, 4 нг/мл после 50 лет | Рак предстательной железы |
| РЭА | 5 нг/мл (кроме беременных) |
Рак яичника, Рак матки, Рак молочной железы, Рак легких |
Для получения подробной информации о методах диагностики рака заполните контактную форму.
Выявление рака на поздних стадиях
Для выявления онкологии на поздних стадиях применяют:
• Лучевое исследование: МРТ или компьютерная томография.
• Иммунодиагностику – современный способ исследований, который показывает реакцию иммунной системы на некоторые виды новообразований.
• Радиоизотопный метод (ПЭТ и сцинтиграфия костей). Радиоизотопы помогают выявить изменения в организме пациента и нарушения, которые могут появляться на фоне новообразований.
• Эндоскопия.
• Биопсия: при этой процедуре берут частичку ткани с подозрительного органа и проверяют ее на наличие раковых клеток.
• Генетические исследования на наследственные мутации.
• Анализ кала на скрытую кровь помогает выявить желудочные и колоректальные кровотечения.
• Виртуальная колоноскопия – предназначена для исследования кишечника, показана пациентам с противопоказаниями к инвазивной эндоскопии.
• Сканирование и обследование родинок. Эта процедура проводится у дерматолога, помогает выявить рак кожи на разных стадиях.
Вовремя проведенные диагностические мероприятия помогут не только снизить риск прогрессирования заболевания, но и избежать смерти. Лечение рака на начальной стадии часто дает положительный прогноз.
Неэффективные методы выявления онкозаболеваний
Важно не только то, какое обследование выявляет рак, но и то, какие методики абсолютно неэффективны. Знание их поможет пациенту не попасть в заблуждение и не пропустить раннюю стадию болезни из-за использования способов, которые никак не помогают в выявлении онкологии. К таким исследованиям сегодня относятся:
- самообследование молочных желез. Прощупать новообразование можно только уже по достижении им значительных размеров. В таком случае речь идет о запущенной стадии заболеваний. Именно поэтому в качестве метода ранней диагностики такое самообследование неэффективно;
- рентгенография грудной клетки. По аналогии с самообследованием молочных желез методика эффективна уже на поздних стадиях рака, когда размеры опухоли достигли больших значений. Для ранней диагностики предпочтительнее томография.
У людей, живущих с ВИЧ, риск онкологических заболеваний существенно выше. Но как выявить рак вовремя? И всегда ли это — смертный приговор? И как отличить хорошего онколога от плохого?
Как понять, что у меня рак?
Самостоятельно это понять невозможно. В большинстве случаев рак находят, когда есть какие-то симптомы: человека что-то беспокоит, он идет к врачу, и тот после обследования выявляет рак.
Можно ли выявить болезнь на ранних стадиях?
Конечно, можно. На ранней стадии рак обнаруживают обычно в двух случаях: когда появились симптомы или когда их нет, а человек случайно узнал о болезни при обследовании по другому поводу.
А как же скрининг?
Сейчас много говорят о скрининге — поиске возможных опухолей, которые еще не дают симптомов, — но на самом деле ему подлежит очень маленькое количество опухолей: рак молочной железы (и то большой вопрос), рак простаты (тоже под вопросом), рак шейки матки и рак кишечника. К скринингу надо относиться очень аккуратно, от него бывает и вред, например, когда находим что-то, что не является раком, а потом сильно из-за этого переживаем и делаем лишние операции.
Например, если после 30 лет делать скрининг молочной железы без какой-либо семейной истории, то существует большая вероятность найти какую-нибудь фиброаденому. Вы будете думать, что это рак, и отрежете ее. Врачам, кстати, тоже иногда проще сразу отрезать, чем разбираться. А вред большой — ведь это операция на груди молодой женщины.
В то же время скрининг шейки матки нужен всем. Поэтому прежде всего нужно поговорить со знающим врачом, который объяснит, в чем ожидаемая польза, в чем риски, и уже после этого принять решение — проводить скрининг или нет.
В России есть вообще хороший скрининг? И действительно ли у нас чаще выявляют рак на поздних стадиях?
Хороших скрининговых программ у нас нет. А насчет статистики — все зависит от конкретного заболевания, но у нас рак выявляют на более поздних стадиях, чем в странах с развитой экономикой. И не потому, что скрининг плохой, проблема в низкой обращаемости к врачам и плохой диагностике: человек ходит месяцами от врача к врачу, его все пинают, а за это время ранняя стадия превращается в позднюю.
https://media.nenaprasno.ru/articles/pravila/chto-nuzhno-znat-o-skrininge-raka/
https://dzen.ru/a/YMNpuapV90JU6eHy
https://new.nmicr.ru/pacientam/metody-diagnostiki-i-lechenija/check-up/
https://cancercentersofia.ru/about/articles/rannyaya-diagnostika-raka-kak-chasto-i-kakie-obsledovaniya-nuzhno-prokhodit.html
https://medica24.ru/uslugi/metody-diagnostiki-raka
https://www.oncology-centr.ru/patiens/articles/kakie-analizy-pokazyvayut-onkologiyu-laboratornaya-diagnostika/
https://express-med-service.ru/stati/kakoy-analiz-pokazyvaet-onkologiyu/
https://media.nenaprasno.ru/articles/pravila/somnitelnye-metody-skrininga-onkologicheskikh-zabolevaniy/
https://www.oncomedic.org/%D0%BC%D0%B5%D1%82%D0%BE%D0%B4%D1%8B-%D0%B4%D0%B8%D0%B0%D0%B3%D0%BD%D0%BE%D1%81%D1%82%D0%B8%D0%BA%D0%B8-%D0%BB%D0%B5%D1%87%D0%B5%D0%BD%D0%B8%D1%8F-%D1%80%D0%B0%D0%BA%D0%B0
https://profilaktica.ru/for-population/profilaktika-zabolevaniy/onkologiya/metody-ranney-diagnostiki-raka/
https://www.russcpa.ru/patsientam/o-rake/instrumentalnye-issledovaniya/
http://tumor-clinic.ru/diagnostika-raka/
https://spid.center/ru/articles/2408

