Содержание
Аденомой паращитовидной железы называют доброкачественное новообразование, которое формируется из тканей околощитовидной железы, имеет гормональное происхождение. Его формирование происходит при избыточной выработке паратгормонов. Сопровождается развитием гиперкальциемии. Это явление проявляется различной симптоматикой, которая характеризует поражения разных внутренних органов. При правильно проведенных диагностических мероприятиях можно вовремя поставить диагноз и провести своевременное хирургическое лечение.
Что это такое?
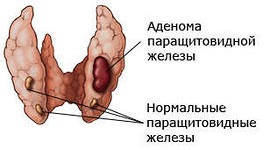
На задней поверхности щитовидной железы расположены два небольших эндокринных образования под названием паращитовидные железы. Традиционно у людей две пары этих образований. Это железы внутренней секреции, в них происходит выработка паратиреоидного гормона. Это вещество принимает участие в процессе обмена веществ, играет немаловажную роль в метаболизме кальция и фосфора.
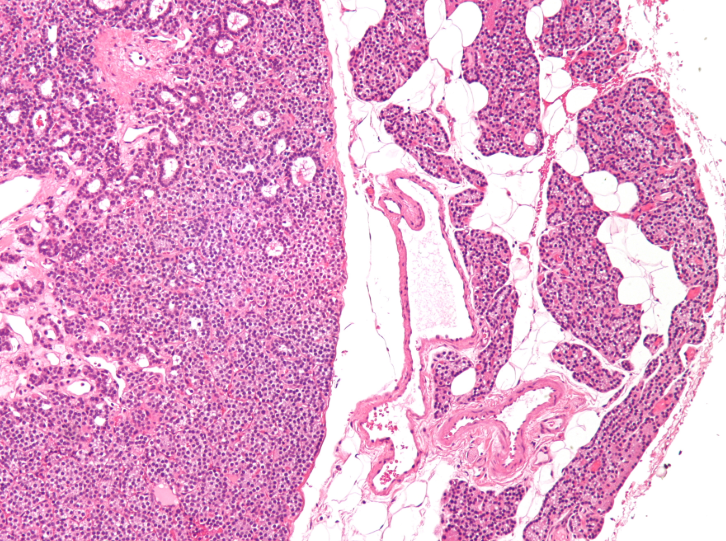
При повышенном продуцировании паратиреоидного гормона в анализах крови можно увидеть слишком высокие показания кальция в крови. В избыточном количестве этот гормон вырабатывается в том случае, если формируется аденома паращитовидной железы. Образование может быть единичным, также могут диагностироваться множественные опухоли. Чаще всего такой диагноз обнаруживается у представительниц прекрасного пола, возрастная категория пациентов эндокринолога – 20-50 лет. Диаметр образования варьируется от полутора до 10 сантиметров.
https://www.youtube.com/watch?v=JAr6sme34lI
Причины
Установить достоверную причину образования опухоли не всегда удается. По мнению большинства специалистов, провоцирующими факторами могут быть сбои в выработке гормонов, при которых нарушается выработка паратиреоидного гормона, нарушается баланс кальция, происходит мутация клеток паращитовидных желез. Эти клетки начинают стремительно разрастаться. Одним из провоцирующих факторов таких патологий является травма головы или шеи либо же облучение этих зон.
Учитывая гистоморфологическую структуру новообразований, классификация их такая:
- образование доброкачественного характера, которое состоит из эпителиальных клеток;
- опухоль водянисто-клеточного характера;
- аденома, которая состоит из темных клеток;
- образование, состоящее из ацидофильных клеток;
- жировая аденома.
В двух процентах случаев клетки аденомы озлокачествляются и трансформируются в раковые. Чаще всего при диагностике обнаруживается узелок либо узелки, их консистенция мягкая, грани четкие, присутствуют кисты.
Симптомы
Клиническая картина при развитии данного заболевания может кардинально различаться, в зависимости от того, какая именно форма гиперпаратиреоза развивается – почечная, сердечно-сосудистая, костная, желудочно-кишечная. Но есть также и общие клинические проявления, которые присутствуют для всех форм патологического процесса:
- слабость;
- утрата аппетита;
- резкое снижение массы тела;
- частые приступы тошноты или рвоты;
- трудности с опорожнением кишечника;
- болезненные ощущения в суставах;
- слабый тонус мышечного аппарата.
Дополнительно могут появляться полидипсия, частые позывы к мочеиспусканию, нарушения в психическом состоянии различного характера, а именно: нарушения памяти, затяжная депрессия, судорожные припадки, коматозное состояние.
У преимущественного количества больных во время развития аденомы паращитовидных желез возникает гиперпаратиреоз костного типа. При поражениях костного аппарата возникают такие клинические проявления:
- разрастания костных тканей, появлением остеофитов;
- развитие остеопороза;
- опасность переломов костей и позвоночных сегментов;
- повышенная подвижность, расшатывание и утрата жевательных единиц.
Если у человека развивается гиперпаратиреоз почечной формы, существует опасность развития различных патологий и заболеваний органов мочевыделительной системы, среди которых мочекаменное заболевание, пиелонефрит, скопление конкрементов в почках и мочевом пузыре.
Если диагностируется гиперпаратиреоз желудочно-кишечного происхождения, это может сопровождаться следующими клиническими проявлениями:
- язвенное заболевание желудка или двенадцатиперстной кишки с соответствующей симптоматикой;
- развитие холецистита и других болезней билиарной системы человека;
- воспалительный процесс поджелудочной железы, при котором присутствует выраженный болевой синдром, частые приступы тошноты или рвоты.
В случае развития аденомы паращитовидной железы, при которой происходят различные патологии сердечного аппарата и сосудистой системы, это проявляется следующими признаками:
- развитие гипертонического заболевания;
- отложения на поверхности сердечных клапанов и артерий кальциевидных скоплений
При наличии повышенного количества кальция в организме, которое сопряжено с наличием аденомы, нередко пациенты страдают поражениями суставов именно кальцинозного происхождения. Также при гиперкальцимии наблюдается скопление данного вещества в роговицах глаз, вследствие чего диагностируется кератит.
Дополнительно человек страдает повышенной сухостью эпидермиса, ощущает зуд кожного покрова, даже внутри ушных раковин наблюдается отложение кальцинозных веществ. При повышенном отложении кальция в сердечном аппарате существует опасность развития острого инфаркта. А вот запущенная стадия гиперкальцимии в почечных канальцах провоцирует развитие острой недостаточности почечной функции.
Именно поэтому если у человека диагностирована аденома паращитовидных желез, ему необходим регулярный контроль, систематическая сдача анализов, чтобы определить уровень кальция в кровяной жидкости. Если концентрация этого вещества превышает показатель 3,5, существует опасность развития гиперкальциемического криза.
В таком случае появляются следующие клинические проявления: болезненность в эпигастральном отделе, частые приступы рвоты, которая не приносит облегчения, олигурия, анурия, спутанность сознания, развитие недостаточности сердечного аппарата и сосудистой системы, кровотечения желудка или кишечника тяжелого характера, появления внутрисосудистых тромбозов.
Важно не игнорировать опасные симптомы, не списывать усталость и тошноту, боли в суставах и другие начальные симптомы заболевания на кратковременное явление. Важно вовремя посещать доктора, проходить профилактические осмотры, чтобы предупредить развитие опасных осложнений для всего организма. Только вовремя поставленный диагноз, начатая вовремя терапия минимизирует опасность перерождения клеток новообразования в злокачественные.
Диагностика
Для того, что поставить такой диагноз, как аденома паращитовидной железы, пациент должен пройти тщательное предварительное обследование. Понадобится консультация и диагностика у таких узких специалистов: невропатолог, эндокринолог, гастроэнтеролог, кардиолог, уролог.
Человека направляют на общий анализ крови, общий анализ мочи, биохимический анализ крови. Дополнительными исследованиями обязательно является анализ на биохимические маркеры аденомы – концентрация в крови кальция, фосфора, активность щелочной фосфатазы. У половины пациентов в результатах анализов обнаруживается высокое содержание фосфора, кальция. В моче определяется гидроксипролин.
Обязательными являются анализы на уровень паратиреоидного гормона, на уровень остеокальцинина, сдаются маркеры резорбции костных тканей в крови. Иногда может понадобиться такой метод исследования, как селективная катетеризация вен, чтобы выявить концентрацию паратиреоидного гормона в кровяной жидкости, которая напрямую оттекает от щитовидной железы.
Дополнительно доктором обязательно назначаются специальные инструментальные диагностические мероприятия, которые позволят определить происхождения новообразования и обнаружить, в каком именно участке оно располагается. С данной целью назначаются следующие обследования:
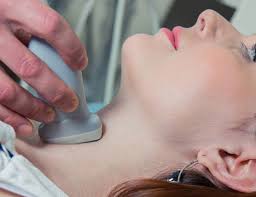
- ультразвуковое исследование щитовидной железы и паращитовидных желез, которые располагаются на ее задней поверхности;
- проведение термографии;
- выполнение сцинтиграфии;
- выполняется артериография;
- назначается компьютерная томография;
- дополнительно может понадобиться проведение магнитно-резонансной томографии.
Чтобы поставить окончательный диагноз и определить генезис опухоли, врачами проводится малоинвазивное вмешательство – биопсия с дальнейшим исследованием жидкости. Чтобы определить тяжесть нарушений и патологий в костном аппарате, назначается рентгенография стоп, кистей, голеней, черепа. Выполняются исследования, позволяющие определить степень деминерализации костных тканей.
Для определения патологий органов мочевыделительной системы пациенту назначается обзорная урография, ультразвуковое исследование почек и мочевого пузыря. Обычно при таком заболевании в почках и мочевом пузыре отмечается присутствие мелких конкрементов.
Для обследования органов пищеварительной системы и обнаружения возможных патологий в них пациенту назначается ультразвуковое исследование желчного пузыря, поджелудочной железы. Назначается фиброгастроскопия, которая позволяет обнаружить воспаление в пищеводе, язвочки или кисты. Если присутствует сердечно-сосудистая симптоматика, назначаются электрокардиограмма, эхоэлектрокардиограмма, суточный мониторинг артериального давления и сердечной деятельности.
Необходимо выполнить грамотную дифференциальную диагностику, поскольку симптоматика может свидетельствовать о развитии других заболеваний. При этом установить достоверный диагноз можно только после проведения комплексного обследования у нескольких узких специалистов.
Лечение
Если ставится диагноз аденома паращитовидной железы, врачами рассматривается целесообразность хирургического вмешательства, поскольку с помощью медикаментозного лечения отсутствует возможность избавиться от новообразований. Но перед тем как выполнить оперативное радикальное лечение, врачи проводят все необходимые мероприятия для подготовки. Вначале назначается консервативная терапия, целью ее выступает уменьшение повышенной концентрации кальция.
Далее человеку назначается специально разработанное питание, задачей которого является уменьшение в организме кальция. Для этого из рациона на промежутке до радикального лечения исключаются блюда и напитки с высоким уровнем кальция в составе.
Обязательно выполняется капельное внутривенное введение специальных медикаментозных средств – изотонический раствор, состоящий из натрия хлорида, бифосфонатов, выполняются мероприятия для повышенного оттока мочи. Если у больного случается гиперкальциемический криз, ему внутривенно показано капельное введение глюкозы, бикарбоната натрия, сердечных гликозидов, кортикостероидов.
После того, как пациенту проведены все предварительные мероприятия по подготовке к радикальному лечению, хирург выполняет резекцию аденомы паращитовидной железы. Это оперативное вмешательство может выполняться различными методами, в зависимости от локализации опухоли, ее размеров, а также наличия в медицинском учреждении соответствующего оборудования. Может выполняться открытое хирургическое вмешательство, малоинвазивная терапия, видеоэндоскопическое лечение.
Во время оперативного лечения врач осматривает структуру желез, ведет постоянный мониторинг над концентрацией кальция в кровяной жидкости. Также обязательным является мониторинг деятельности сердца, осматривается состояние нервных волокон с целью сохранить голосовые связки у больного. Если присутствует множественное разрастание опухолей, их все необходимо тщательно удалить, а далее провести трансплантацию тканей на пораженные и удаленные участки.
Особенности послеоперационного этапа и прогнозы
После того, как пациенту было проведено хирургическое иссечение тканей аденомы паращитовидной железы, ему требуется дальнейшее наблюдение специалиста. В условиях медицинского учреждения понадобится круглосуточный контроль над артериальным давлением, над частотой сердечных сокращений, также необходим постоянный мониторинг интенсивности кальция в кровяной жидкости.
Зачастую после того, как выполнена резекция тканей опухоли, происходит нормализация минерала в крови спустя 48 часов. В редких ситуациях возможно развитие дефицита кальция, при котором врачами назначается соответствующая консервативная заместительная терапия. Чтобы способствовать восстановлению костных структур, доктором назначается длительный курс приема витамина Д3. Дополнительно в период восстановления тканей специалистами назначается курс физиотерапевтических процедур, среди которых:
- выполнение специальных лечебных физических упражнений;
- электрофорез;
- массаж всех отделов позвоночного столба, а также конечностей.
Женщины, достигшие климактерических изменений в организме, в течение определенного промежутка времени должны принимать лечение с помощью средств, в составе которых присутствуют эстрогены.
Если человек несвоевременно посетил доктора, если заболевание развилось настолько серьезно, что произошли необратимые изменения и патологические процессы в тканях внутренних органов, прогнозы обычно неблагоприятные.
Профилактика
В данный момент по утверждениям специалистов отсутствуют какие-либо специфические мероприятия, благодаря которым удается противостоять формированию данного вида новообразования, минимизировать опасность развития данного заболевания.
Поэтому терапевты и узкие специалисты настоятельно рекомендуют раз в год проходить обязательный профилактический осмотр, не игнорировать любые подозрительные сигналы, которые посылает человеку его организм.
Также важно уделять внимание своему здоровью, включить в рацион больше полезных продуктов, в составе которых присутствуют витамины и минералы, отказаться от курения и употребления алкогольной продукции. Важно не отказываться от госпитализации при обнаружении опасного заболевания, вовремя лечить его, тогда прогнозы будут самыми благоприятными.