Содержание
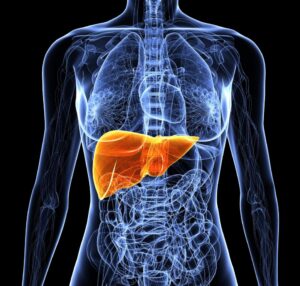
Атипическая патология злокачественного характера в паренхиматозной железе именуется – рак печени. Диагностировать опухоль в этом органе нелегко, а при выявлении, возникают трудности в лечении и прогнозе для жизни пациента. Рак печени не относится к часто встречающимся онкологическим заболеваниям, но проявиться может в разном возрасте, даже в детском. Средний возраст возникновения злокачественного процесса – после пятидесяти лет, как у женщин, так и у мужчин. Прямые причины, по которым можно заполучить такую патологию, не установлены, но факторы риска существуют.
 Потенциально, рак печени может развиться у людей, которые в анамнезе имеют следующие факторы:
Потенциально, рак печени может развиться у людей, которые в анамнезе имеют следующие факторы:
- Нарушение питания;
- Злоупотребление спиртными напитками;
- Длительное применение лекарственных средств при хронических заболеваниях в организме;
- Вредные влияния рабочего производства;
- Глистные инвазии и цирроз печени;
- Инфекционные патологии.
Особое внимание при подозрении на рак в печени, обращают на больных, имеющих цирроз железы. В этом случае, болезнь может перерождаться в злокачественное течение или сочетаться с возникновением опухоли. В процессе перерождения, наблюдается неограниченный рост атипичных клеток и регенераторно – пролиферативные процессы в печеночной ткани. Такие же изменения в клеточной структуре органа, могут проявиться после приема медикаментозных средств, после рентгеноконтрастной диагностики, при длительном воспалительном цикле, вызванном паразитарной флорой (описторхоз, амебиаз и т.д.), которая поражает печеночные клетки и стенки желчных протоков, с возникновением дефицита витаминов группы В. Причины рака печени в результате гиповитаминозов, патологий желчно – выводящей системы и травмы органа, имеют низкое этиологическое значение. Результаты некоторых исследований, дополняют факторы возникновения рака в печени, которые выражаются поражением органа токсинами, выделяемыми грибками зараженных продуктов (крупа и мука).
Классификация по микроскопической, печеночно — клеточной форме опухоли имеет следующие виды рака печени:
- Гепатоцеллюлярный рак печени (гепатома) – возникающий из железистых клеток органа и встречающийся в большинстве случаев;
- Холангиоцеллюлярный рак печени (холангиома) – возникающий из эпителиального слоя, выстилающего желчные протоки, и выявляется намного реже;
- Смешанный рак печеночного органа – опухоль, сочетающая клетки паренхимы и протоков желчевыводящих путей.
Классификация по макроскопическому типу, определяется следующими формами рака:
- Узелковая (узловая) – наиболее распространенная форма опухоли, которая развивается из печеночной паренхимы, то есть, из собственных клеток органа на его поверхности или внутри него. Опухоль представлена несколькими узлами бежевого цвета;
- Массивная форма простого или сателлитного типа — встречается реже узелковой, и выражается наличием плотного бугристого образования внушительного размера, который поражает одну или несколько сегментарных частей печени. Согласно типу новообразования, а это наличие одного узла с периферическими метастазами или без них, определяется тактика хирургического вмешательства;
- Инфильтративная (диффузная) – очень редко встречаемая форма рака, при которой, вся печень превращается в болезненное образование, с измененным цветом, размером и плотностью, вмещающее атипичные клетки лимфы и крови.
Значение разграничения видов печеночного рака не имеет большого веса в клинической практике, так как симптоматическое течение у них, практически, идентично. Первичный рак печени больше любит поражать правую долю органа или одновременно обе, а отдельно, в левой доле, наблюдается крайне редко.
Симптоматическое проявление болезни
 Первичный рак печени отличается многообразием признаков и симптомов. Это зависит от морфологических показателей гистологии опухоли, ее стадии, расположения, особенности роста и сопутствующих патологий. Течение болезни имеет отдельные периоды:
Первичный рак печени отличается многообразием признаков и симптомов. Это зависит от морфологических показателей гистологии опухоли, ее стадии, расположения, особенности роста и сопутствующих патологий. Течение болезни имеет отдельные периоды:
Первичный рак печени скрытой формы – такая опухоль в печени, выявляется при вскрытии брюшной полости у больного в ходе операции по другим показаниям. Нередко, злокачественное образование может быть случайно обнаружено при вскрытии умершего человека, который погиб по другой причине;
Период яркой симптоматики – характеризуется потерей аппетита, уменьшением веса тела, слабостью, быстрой утомляемостью, тошнотой, рвотой, ночной болью в правом подреберье, распространяющуюся на верхний отдел живота, с чувством тяжести, повышением температуры тела.
Терминальный период – поздний, с яркой клинической симптоматикой: значительное увеличение печени, выпот жидкости в брюшную полость (асцит), невыносимая боль, желтушность слизистых и кожных покровов, кахексия и интоксикация.
При обследование больного методом пальпации, определяется увеличенная бугристая печень, с ограниченной подвижностью, асцит и признаки спленомегалии (сдавливание метастазами венозных сосудов селезенки в области ворот печеночной паренхимы и головочной части поджелудочной железы). В некоторых случаях, в сочетании с регидностью передних мышц и асцита, увеличенная и болезненная печень, занимает пупочное пространство до малого таза. Визуально на животе и груди больного, отмечается звездочная сетка из кожных сосудов, серый оттенок эпидермиса лица и тела, а также изменение формы пальцев на руках – «барабанные палочки».
В зависимости от прогрессирования злокачественного образования, клиническая картина становится более выраженной. Болезненные ощущения, вначале носят тупой характер, а ближе к вечеру и в ночное время, они усиливаются, отдают в поясницу, правую лопатку и ключичную область. Острые схваткообразные боли возникают по причине пережима опухолью кровеносных сосудов, которые повреждаются, с последующим кровоизлиянием в паренхиму печени или в брюшную полость.
Желтуха кожных и слизистых покровов наступает в фазе запущенного злокачественного процесса, когда опухоль или ее метастазы прорастает и повреждает желчевыделительную систему. Такой симптом, наблюдается у меньшей половины больных с онкологией печени. На развитие желтухи влияет степень нарушения просвета желчных протоков. Последствием такой патологии, является увеличение уровня билирубина в моче и крови пациента, повышение температуры тела и зуд кожных покровов.
Тромбоз воротной и позвоночных венозных сосудов, диссеминация ракового образования и метастазов в чревной области, способствуют образованию и выпоту жидкости в брюшную полость, что сопровождается нарушением синтеза белка и водно – солевого обмена в организме. Асцит при раке печени имеет разный объем, от пяти до пятнадцати литров геморрагической и серозной жидкости, которая вызывает дыхательную и сердечно – сосудистую дисфункцию.
Нарушение гормонального баланса в организме женщины и мужчины, больных раком печени, выражается гинекомастией и атрофией яичек.
Рак печени у детей может иметь врожденный характер. В остальных случаях, факторы риска и клиническая картина, мало чем отличается от болезни у взрослых.
Диагностика онкологического процесса в печени
 Своевременно распознать развитие рака печеночного органа очень сложно, но благодаря методам современной диагностики, шансы увеличиваются:
Своевременно распознать развитие рака печеночного органа очень сложно, но благодаря методам современной диагностики, шансы увеличиваются:
- Сбор анамнеза и пальпация опытного гепатолога;
- Внутривенный забор крови на определение: билирубина, печеночные пробы, лейкоциты, эритроциты, тромбоциты, гемоглобин, онкомаркер;
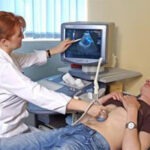
- Ультразвуковое обследование печени, селезенки, желчного пузыря;
- Рентгеновские снимки брюшного отдела;
- Компьютерная томографическая диагностика в разных проекциях брюшины и грудного отдела;
- МРТ (магнитно –резонансная томография) – макроскопическое изображение органических систем;
- Биопсия и патгистология – взятие биоматериала из органа и его микроскопическое исследование.
Классификация печеночной онкологии
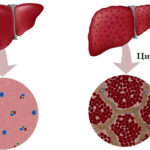 Согласно видам, формам и клиническому течению рака печени, классификация очень разнообразна, но информативное описание основывается на дополнении и уточнении особенностей патологии.
Согласно видам, формам и клиническому течению рака печени, классификация очень разнообразна, но информативное описание основывается на дополнении и уточнении особенностей патологии.
Классификация клинического течения злокачественной опухоли:
- Массивная гепатомегалитическая форма – выражена четким прощупыванием узлового образования внушительного размера. Развитие такой опухоли отмечается в острой динамике, с нарастающей симптоматикой: быстрый рост, инфильтрация и увеличение живота, портальная гипертензия (спленомегалия), желтуха, боли, асцит и затруднительное дыхание.
- Цирротическая форма – раковая опухоль может скрываться под клиникой цирроза и развиваться со стремительной силой, которая выражается быстро растущим болезненным животом, дыхательными спазмами по причине деформации диафрагмального купола и болью. В некоторых случаях, злокачественный процесс приобретает хроническое течение с постепенным нарастанием клиники: похудение, асцит, усиливающая боль, гипертермия и распространение метастазов, как правило, в легкие.
- Маскированная (латентная) форма опухоли – характеризуется поятоянным повышением температуры тела и патологической клиникой во многих системах организма: желудочно – кишечной, сердечно – сосудистой, дыхательной и мозговой.
Определить классификационную форму первичного или вторичного рака печени можно только с помощью детальной диагностики и наблюдением за больным.
Метастазирует рак в самой печени, а также в почки, легкие, поджелудочную железу и брюшину с помощью кровеносных и лимфатических сосудов. Метастатический рак печени отмечается уже с первой стадии развития.
Классификация новообразования по стадиям:
- Начальная, первая стадия патологии может протекать без явной клиники при наличии узла менее пяти сантиметров;
- Вторая стадия характеризуется растущим раковым узлом более пяти сантиметров, но пока, не образующим деформацию печеночной паренхимы;
- Третья, зрелая стадия может выглядеть поражением обеих долей печени с воротной веной, что характеризует появление соответствующих симптомов;
- Четвертая, терминальная стадия, выражается значительным опухолевым процессом, который распространяется на другие органы брюшины – метастатический рак печени.
Лечение онкологии печени
 Лечиться ли рак печени? На такой вопрос, однозначно ответить сложно, так как прогноз злокачественной патологии паренхиматозного органа, в большинстве случаев – неблагоприятный. Оперативным вмешательством, в некоторой мере, можно дать надежду пациенту на выздоровление, но это зависит от многих факторов: возраст больного, гистологическая структура первичной или вторичной опухоли, стадия и степень дифференцирования.
Лечиться ли рак печени? На такой вопрос, однозначно ответить сложно, так как прогноз злокачественной патологии паренхиматозного органа, в большинстве случаев – неблагоприятный. Оперативным вмешательством, в некоторой мере, можно дать надежду пациенту на выздоровление, но это зависит от многих факторов: возраст больного, гистологическая структура первичной или вторичной опухоли, стадия и степень дифференцирования.
Хирургическая операция при печеночной патологии может быть направлена на удаление опухоли с частью железы и метастазами, а также на полную пересадку печени. В первом случае, при хорошей послеоперационной динамике, можно надеяться, что печень частично восстановится и будет выполнять свою функцию. Пересадка паренхиматозного органа (трансплантация), на сегодня, не редкий метод лечения рака, но очень сложный, как для врача, так и пациента. Пересадка печени может иметь разные виды:
- Пересадка печени в полном объеме от донора к реципиенту;
- Пересадка печени частично от одного донора к разным реципиентам;
- Пересадка части печени больному от его родственника;
- Пересадка части донорской печени к оставленному органу реципиента.
Вылечить рак с помощью пересадки печени возможно, но не гарантированно, так как такая операция требует большой подготовки и соответствие состояния больного. Доноров, у которых можно позаимствовать печень, также немного, поэтому пересадка органа не поставлена на конвейер. Положительные результаты трансплантации, при которых удалось вылечить рак или цирроз печени, единичные, а осложнения – в большинстве случаев. Дальнейшая жизнь реципиента после пересадки, зависит от постоянно принимаемых иммуносупрессоров, диеты и наблюдения медицинского персонала.
После операции по удалению пораженной раком части печени, больному необходимо находиться под наблюдением врача до двух — трех недель. Следующим шагом в лечении – химиотерапия при раке печени. Такой вид паллиативной поддержки больного, проводится после хирургического вмешательства и в случаях неоперабельности опухоли. Химиопрепараты принимают в виде таблеток, внутривенных инъекций, включая пупочную вену, а также впрыскиванием в очаг поражения.
Облучение радиоактивными лучами также относится к паллиативной терапии, которая в некоторой степени приостанавливает рост опухоли, но, к сожалению, не может вылечить больного.
Во время болезни, лечения и в последствии жизни, важным считается питание, то есть диета при раке печени. Так как печень является одним из основных органов, в котором происходит биосинтез веществ, то важным условием для его функционирования, считается контроль за их поступлением, то есть питание при раке печени – один из путей к выздоровлению. Диета при раке печени заключается в приеме сбалансированной пищи, допускающей жиры, белки, углеводы, аминокислоты в умеренном количестве. Витамины и минералы также не будут лишними. От кофе, крепкого чая, копченостей, жирных и соленых продуктов, строго отказаться. Молочная и свеже — приготовленная на пару, пища будет лучше усваиваться и не нагружать печень.
Предотвращение рака печени
 Соблюдением здорового образа жизни, к сожалению, не всегда можно уберечь человека от развития злокачественного процесса. Так как наследственная предрасположенность и другие внешние влияния могут стать причиной онкологии неожиданно. Но это не значит, что профилактика рака печени – нецелесообразна. Попытки оградить себя от болезни заключаются в следующих действиях:
Соблюдением здорового образа жизни, к сожалению, не всегда можно уберечь человека от развития злокачественного процесса. Так как наследственная предрасположенность и другие внешние влияния могут стать причиной онкологии неожиданно. Но это не значит, что профилактика рака печени – нецелесообразна. Попытки оградить себя от болезни заключаются в следующих действиях:
- Отказ от курения, спиртных напитков, гемомодифицированной пищи;
- Избегать вредностей на работе и окружающей среде;
- Употреблять здоровую пищу и заниматься спортом;
- Минимизировать прием медикаментов.
Профилактика рака печени – своевременное обращение к специалисту в случае патологических симптомов, так как показатели смертности при этом заболевании, имеют очень высокий процент.