Последствия лечения рака печени
Последствия лечения зависят от используемых методов, индивидуальных особенностей пациента, формы и стадии заболевания. В процессе операции возможны обильные кровотечения, которые сложно остановить. В послеоперационный период не исключено развитие печеночной недостаточности, внутренних кровотечений с поступлением крови в желчные протоки (гемобилия), плеврита, перитонита и других осложнений.
После разрушения новообразования радиохирургическим методом (Кибернож) не отмечается серьезных нарушений самочувствия. Непосредственно по окончании процедуры пациенты могут ощущать упадок сил и легкую тошноту. Риск развития осложнений в отдаленном периоде минимален.
Последствия других способов воздействия на опухолевые очаги зависят от особенностей методов, состояния больных и диагноза. Так, например, после курса химиотерапии, которая при раке печени на поздних стадиях может быть единственным возможным вариантом, у пациентов снижается иммунитет к инфекциям, начинается выпадение волос (аллопеция) и возникают иные характерные нарушения.
Как повысить продолжительность жизни?

Существует не так много методов, которые позволяют увеличить продолжительность жизни и улучшить ее качество. После проведения полного обследования врач устанавливает стадию онкопроцесса, от чего зависит лечебная тактика.
Лечение
На сегодняшний день существует несколько подходов в лечении карциномы печени:
- хирургическое вмешательство;
- химиотерапия;
- облучение.
Объем операции зависит от распространенности злокачественного процесса. Это может быть как резекция пораженного органа, так и трансплантация печени.
Химиотерапия имеет три направления, а именно:
- эмболизация. Ее суть заключается в введении препарата в кровеносный сосуд, питающий опухоль. Лекарственное средство используется в форме микрокапсул или масляного раствора. Считается наиболее эффективным методом, так как дает возможность блокировать доставку крови в онкоочаг и замедлить прогрессирование злокачественного процесса;
- инфузия, когда химиотерапевтическое средство в жидком виде вводится в сосуд. Недостатком метода является действие препаратов не только на онкоочаг, но и здоровые ткани. Среди побочных реакций стоит выделить снижение иммунитета, выпадение волос, стоматит и кишечную дисфункцию;
- абляция. Основная цель метода – разрушение опухоли путем введения препарата непосредственно в ее ткань.
Что касается лучевой терапии, то ее эффективность при карциноме печени минимальна. В связи с этим данная методика на сегодня не применяется.
Диета
Важную роль в лечении играет правильное питание. Оно должно быть легким, но в то же время полностью покрывать потребности организма, тем самым предупреждая похудение. Диетический рацион включает:
- дробное питание. Промежуток между приемами пищи не должен превышать двух часов;
- обильное питье, что дает возможность предупредить обезвоживание;
- жидкие и пюреобразные блюда;
- способы приготовления продуктов – на пару, запекание, отваривание или тушение;
- теплые блюда (не холодные и не горячие);
- акцент стоит сделать на супы-пюре, овощи, фрукты, нежирную молочку и каши (гречку, пшеничную, рис, овсянку);
- запрещается свинина, смалец, наваристые бульоны, жирная рыба, шоколад, кофе, субпродукты, сладости с кремом, свежая сдоба, консервы, колбасы, лук, чеснок, острые приправы и соленья.
После проведенного лечения важно регулярно проходить обследование, что необходимо для контроля над онкологическим процессом. Кроме того, требуется следить за работой внутренних органов, уровнем гемоглобина, эритроцитов, тромбоцитов и лейкоцитов, особенно на фоне проведения химиотерапии.
Восстановление после операции при раке печени
После окончания вмешательства пациент поступает в палату, где врачи и медицинский персонал тщательно следят за его состоянием.
Когда человек приходит в себя, он может обнаружить введенные в тело:
- капельницы для переливания крови и жидкостей;
- дренажи – тонкие трубки для отвода крови, желчи и других жидкостей в животе;
- катетер в мочеиспускательном канале, необходимый для измерения количества выделяемой мочи;
- проходящая в желудок трубка в носу для оттока желчи и предотвращения тошноты;
- катетер в спине, через который доставляются обезболивающие препараты.
Рана закрывается повязкой, а в прооперированной области на протяжении недели остаются отводящие жидкость дренажи. Швы снимаются через 10 дней или рассасываются самостоятельно. В большинстве случаев в течение примерно 7 дней требуется прием обезболивающих средств.
Как только человек приходит в себя, ему предлагается питье. Самостоятельное питание обычно возможно уже на следующий день.
Через 12 часов после операции можно сидеть, через сутки – вставать и перемещаться в палате, а через несколько дней – ходить по коридору клиники. Чем раньше пациент начинает двигаться, тем лучше – ходьба ускоряет восстановление и уменьшает вероятность образования тромбов, которые закупоривают сосуды.
Продолжительность пребывания в лечебном учреждении зависит от типа проведенной операции. Срок госпитализации составляет от 5 до 10 дней.
Как правило, в течение нескольких недель, а иногда и месяцев, чувствуется сильная усталость. Побороть ее и снизить риск осложнений можно с помощью несложных мер и принципов, которых необходимо придерживаться ежедневно:
- меньше сидеть;
- выполнять упражнения для легких для предотвращения их воспаления;
- не поднимать ничего тяжелее 2кг в течение как минимум 8 недель;
- каждый день увеличивать количество проводимого в движении времени;
- по согласованию с врачом гулять на улице. Не перегружаться, но не лениться и не пропускать моцион.

Сколько времени печень восстанавливается после резекции
Ученые подсчитали, что скорость регенерации печеночной ткани может достигать 50 граммов в день. Интересный факт: чем больше ткани удалено, тем быстрее растет орган. Этот парадокс легко объяснить:
- Если больному отсекают менее 40% печени, то остальные 60% клеточной массы функционально компенсируют этот недостаток. Получается, что организм «не торопится» и в спокойном режиме наращивает утраченные ткани.
- При удалении 70-75% паренхимы (ткани печени) включаются механизмы срочного восстановления, которые обеспечивают интенсивное наращивание клеточной массы органа.
- Но всему есть предел: удаление 80% печеночной ткани угнетающе воздействует на сохранившиеся клетки, а резекция 95% органа парализует процесс восстановления.
Скорость регенерации также зависит от возраста пациента. Быстрее всего печень «не торопится» у младенцев: полное восстановление органа возможно буквально за 3 месяца. С возрастом деление клеток замедляется, поэтому у взрослых процесс регенерации занимает до полугода.
Ведущую роль, конечно, играет исходное состояние печеночной ткани и организма в целом. Если операцию делают на фоне дистрофических и дегенеративных процессов, восстановление печени будет медленным.
Реабилитация после резекции печени
Движение — жизнь
Реабилитационный период после резекции печени длится от нескольких недель до нескольких месяцев. Обширные резекции требуют восстановительного периода в 6 месяцев.
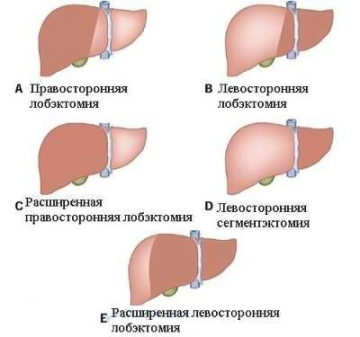
Лобэктомия — это удаление сектора печени
Исследования показывают, что регенеративные процессы протекают более интенсивно у пациентов, которые рано начинают послеоперационную реабилитацию — ещё в больничной палате под наблюдением медиков.
Общие правила:
-
чем раньше больной начнет двигаться, тем меньше риск осложнений, короче реабилитационный период и больше шансов на полноценное выздоровление;
-
первые восемь недель нельзя поднимать грузы тяжелее 2,5 кг;
-
переход к активным занятиям спортом (бег трусцой, плавание и т. п.) — только после разрешения врача.
В первые дни после операции рекомендована дыхательная гимнастика. В дальнейшем — постепенное увеличение двигательной активности. Показана обычная ходьба. Все остальные практики подбирают индивидуально, в зависимости от состояния пациента.
Лечебная диета
В ранний послеоперационный период пациент находится на парентеральном питании (подается через катетер, установленный в вену). По мере улучшения состояния больного переводят на обычный приём пищи. Рацион постепенно расширяют до диетического Стола №5.
Это лечебная диета, которая сбалансирована по питательным вещества: белкам, углеводам, жирам, витаминам и минералам. Основные принципы Стола №5: щадящий режим приготовления пищи (на пару, тушение, отваривание), регулярное питание небольшими порциями (5-6 раз в день) и ограничение количества животных жиров. Диета снимает с печени нагрузку и позволяет ей восстановиться в короткие сроки.
Со временем диету можно расширить (к примеру, до средиземноморской), но следует придерживаться основных правил здорового питания, которые исключают или ограничивают употребление:
-
алкогольных напитков;
-
жирных, жареных, копченых, консервированных продуктов;
-
тугоплавких жиров животного происхождения;
-
магазинного кетчупа, майонеза и других соусов с пищевыми добавками;
-
слишком горячих, холодных, острых, соленых блюд;
-
продуктов, повышающих газообразование в кишечнике (цельное молоко, бобовые, капуста, черный хлеб).
Прогноз после резекции печени
Прогноз в отношении продолжительности и качества жизни после резекции печени в основном зависит от стадии заболевания, которое привело к удалению части органа. Если речь идет о последней стадии онкологического заболевания (прорастание рака желудка в печень, отдаленные метастазы рака кишечника), то прогноз всегда серьезный.
При раке прогноз определяет возможность радикального (полного) удаления опухоли. Ограниченный первичный рак печени на ранней стадии — точно так же, как паразитарную опухоль альвеококка — можно полностью излечить при помощи хирургической операции.
Многое в прогнозе выздоровления зависит от состояния сохранившихся печеночных клеток. Здесь нужно учитывать факторы, которые долгое время оказывали влияние на функциональность гепатоцитов (клеток печени): возраст пациента, наличие сопутствующих заболеваний, образ жизни, питание и т.д.
И, наконец, огромное — можно сказать, решающее — значение имеет настрой пациента. Если больной верит в своё выздоровление и четко выполняет все рекомендации врачей, это уже 50% успеха.
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Помните: самолечение может вам навредить. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору
Риски и осложнения после операции на печени при раке
Любая хирургическая операция – сложное вмешательство, результаты которого в немалой степени зависят от мастерства хирурга. Даже если она проводится опытным специалистом, у части пациентов могут развиться осложнения, которые затрудняют выздоровление:
- Инфицирование, признаки которого выглядят как покраснение и воспаление раны, повышенная температура, кашель или одышка – ощущение нехватки воздуха.
- Любое повреждение печени может вызвать кровотечение, поскольку через нее проходит большое количество крови. Кроме того, именно данный орган вырабатывает вещества, которые помогают ей сворачиваться.
- Еще одна возможная проблема – это нарушение работы почек. Со временем они восстанавливаются, но в некоторых случаях им требуется поддержка – диализ. В ходе этой процедуры их функцию выполняет специальный аппарат, который выводит из организма лишнюю жидкость и продукты жизнедеятельности.
- Риск подтекания желчи – жидкости, которая расщепляет жир и помогает переваривать пищу. Это вещество производится печенью, через протоки поступает в желчный пузырь, где хранится и откуда выделяется в необходимом количестве в кишечник. Желчь может попасть из протоков на рану и вызвать боль, недомогание и высокую температуру.
- Асцит, или скопление жидкости в брюшной полости. Развивается по разным причинам, в том числе из-за повышения давления в воротной вене – основном сосуде печени. Врачи уменьшают ее количество с помощью препаратов или введения специальной дренажной трубки.
- Тромбоз – образование сгустков в сосудах. Он возникает из-за отсутствия движения и нарушает нормальную циркуляцию крови в организме. Тромб может оторваться, попасть в легкие и вызвать боль в груди, нарушение дыхания, кашель с кровью или головокружение. Для предотвращения этого осложнения пациенты носят специальные компрессионные чулки, получают разжижающие кровь лекарства и как можно раньше начинают двигаться.
При развитии симптомов тромбоза нужно сразу же вызывать «скорую помощь».
Послеоперационный период
После того как удалили ткань печени, пациент должен быть в стационаре, чтобы предотвратить негативные последствия. При полосной операции этот период равен 12—15 дням, при эндоскопической — 3—4 суток. Печень восстанавливается быстро, поскольку процессы регенерации гепатоцитов относятся к наиболее реактивным в организме. Нужно соблюдать правила и принимать средства для нормализации состояния.
Особенности питания
Послеоперационный период обязательно включает диету. Запрещается принимать пищу, нагружающую пищеварительный тракт — копченую, жирную, жареную, соленую и копченую, легкоусвояемые углеводы. Еда должна обеспечивать организм питательными веществами и включать свежие овощи, фрукты, крупы, нежирные сорта мяса, кисломолочные продукты. Важно полностью исключить алкоголь. Рацион дополняется в процессе выздоровления, но для длительного сохранения нормального функционирования пораженного органа рекомендуется придерживаться диеты.
Физическая активность
Бег, прыжки, резкие наклоны приводят к изменению показателей внутрибрюшного давления, что негативно сказывается на регенерации гепатоцитов. После резекции рекомендуется раннее вставание с постели для профилактики пролежней и нарушений пищеварения. Применяются упражнения ЛФК сначала под контролем врача, а потом самостоятельно, дыхательная гимнастика. После выписки из стационара рекомендуется проводить достаточное количество времени на свежем воздухе и заниматься дозированной ходьбой.
Медикаментозная поддержка
С целью ускорения восстановления гепатоцитов применяются препараты группы гепатопротекторов: «Гепабене», «Гептрал», «Эссенциале», фолиевая кислота, «Карсил». Они обеспечивают нормальную функцию органа после резекции и репарацию тканей. Общеукрепляющая терапия включает прием антиоксидантов, таких как аскорбиновая кислота, токоферол ацетат, ресвератрол, комплексы витаминов. При сильном болевом синдроме назначаются обезболивающие средства: «Анальгин», «Ибупрофен», «Баралгин».
Когда обращаться к врачу?
Обращаться за медицинской помощью необходимо при появлении:
- одышки – нехватки воздуха;
- температуры 38°С и выше;
- озноба;
- покраснении и отеках раны;
- усиливающейся боли;
- тошноте или рвоте;
- диарее;
- запоров, которые не удается устранить в течение 2 дней;
- похожих на гной – густых, желтоватых или с неприятным запахом выделений из раны;
- слабости, которая не позволяет заниматься домашними делами, выходить из дома и получать физическую нагрузку;
- желтухи – пожелтении кожи, слизистых оболочек и белков глаз.
Послеоперационный период и реабилитация
Вне зависимости от способа проведения операции пациент не может сразу возвращаться к привычному образу жизни. Кроме того, что у него болит послеоперационная рана, его организм должен приспособиться к изменениям. Период реабилитации может продолжаться от недели до полугода и более. Существует несколько основных условий успешного восстановления после резекции печени:
- щадящая диета с исключением жирных и калорийных продуктов, сладкого, газированных напитков и растворимого кофе;
- отказ от вредных привычек;
- нормированные физические нагрузки;
- прием гепатопротекторов;
- физиопроцедуры.
Больному необходимо регулярно проходить обследование в больнице. Врач должен оценить скорость регенерации органа, активность его ферментных систем и способность выполнять свои функции. Особенно в обследованиях нуждаются пациенты, которым часть печени была удалена из-за наличия новообразования.
Почему печень страдает после химиотерапии
Гепатотоксичность развивается при введении препаратов даже в строгих терапевтических дозах. Всемирной организацией здравоохранения регистрируется более двадцати видов побочных эффектов. Это обусловлено неизбирательностью действия цитостатиков, что сопровождается поражениями и функциональными нарушениями органа.
Симптомы повреждения печени
При развитии осложнений сбивается курс противоопухолевого лечения, дозировки вводимого препарата приходится снижать, что отражается на успешности терапии. Но главная проблема заключается в том, что негативное лекарственное воздействие трудно отличить от симптомов самой онкологии. Традиционные лабораторные пробы информативны только в диагностике заболевания, они не могут отобразить картину экскреторного и метаболического потенциала печени.
Сама она лишена нервных окончаний, вследствие чего болевые сигналы в мозг не поступают. Клинические особенности проявляются лишь на поздних стадиях при увеличении печени. Как только пациент обнаружит у себя следующие признаки, следует срочно обращаться к врачу:

Внезапная потеря веса
Кожный зуд и сыпь

Тошнота, рвота, снижение аппетита

Горечь во рту

Постоянная слабость, сонливость

Потемнение мочи, осветление кала

Расстройство стула
Чувство тяжести в правом подреберье

Желтушность слизистых и кожных покровов
При незначительном воспалении печень способна самостоятельно регенерироваться (восстанавливаться). Деление клеток помогает ей воссоздать первоначальный размер, даже если сохранено 25% здоровой ткани от общего объема. Но при повышенной нагрузке и коротких сроках между сеансами химии развиваются осложнения в виде гепатита или печеночной энцефалопатии, переходящей в кому с летальным исходом.
Лекарственный гепатит
Сегодня основные диагностические критерии поражения печени цитостатиками в результате химиотерапии также опираются на биохимический анализ крови, но высокочувствительные тесты позволяют исключить вирусные гепатиты, лучевая визуализация – КТ и МРТ выявляют мельчайшие метастазы в печени, специфические маркёры диагностируют аутоиммунные гепатиты, установлены морфологические критерии алкогольных поражений печени. А когда исключено всё, на повестке дня остаётся токсический лекарственный гепатит, развивающийся при применении стандартных доз химиопрепаратов.
Факторами риска лекарственного гепатита является непосредственно токсический потенциал цитостатика, а порой и генетические особенности пациента, не позволяющие адекватного разложения и выведения метаболитов. Влияет пол и возраст, жизненный анамнез, нездоровое питание и злоупотребление алкоголем. Влияют лекарства, принимаемые не по поводу рака, а в связи с другим хроническим заболеванием, и их количество. Влияют сопутствующие болезни и локализация опухолевого процесса.
Комплекс факторов в различных сочетаниях не даёт возможности печени выстоять под натиском химиотерапии, и она снижает или утрачивает свои функциональные возможности.
Поражение печени после химиотерапии
При тяжёлом поражении печени проведение химиотерапии невозможно, но при лёгкой и средней степени возможно лечение со снижением дозы химиопрепаратов. Только польза от такой сокращенной химиотерапии тоже может стать редуцированной. Что же делать? Разумеется, поражение печени лекарством легче предотвратить, чем лечить, но и лечить тоже можно и нужно. Ещё недавно химиотерапевты скептично относились к возможности развития лекарственного гепатита ещё и потому, что не было эффективных препаратов для лечения и профилактики. Сегодня для этих целей применяется абсолютно физиологичный метаболит, дефицитный при любой печёночной патологии.

Есть ещё один неприятный момент: поражение печени в результате химиотерапии приводит к развитию печёночной энцефалопатии, проявляющейся постхимиотерапевтической астенией и депрессией. Лёгкая энцефалопатия отмечается, как минимум, у трети всех прошедших химиотерапию, но поскольку пациенты практически не попадают к невропатологу, у них это состояние не диагностируется.
Насколько опасна депрессия, рассказывать не нужно. Лечение энцефалопатии проходит по пятиступенчатой методике, включающей не только устранение провоцирующего фактора и усугубляющих его моментов, но санацию кишечника от содержащих азот субстанций. Назначаются специальный диетический режим и препараты, помогающие связывать токсические продукты и выводить их.
Препараты для восстановления
Препараты химиотерапии нарушают функциональность печени, снижают ее дезотоксикационные свойства. Нарушается регенерация клеток печени, восстановление проходит медленно, если больной принимает цитостатики. Чем длительнее процесс химиотерапии, тем тяжелее поражение печени. Тяжесть нарушения функциональности печени зависит также от локализации и вида опухоли, наличия болезней печени, которые были до развития злокачественной опухоли, вида химиотерапевтического препарата. Химиотерапия может вызвать развитие гепатита из-за поражения печени токсическими веществами.
Для восстановления печени врач назначает диету, лекарственные препараты для восстановления функции кишечника, травяные чаи, гепатопротекторы. В качестве восстановительной терапии назначают препараты урсодезоксихолевой кислоты, аминокислоты, эссенциальные фосфолипиды. Такая терапия помогает снизить холестерин, устранить застой желчи, защищает клетки печени, стабилизирует печеночные мембраны, помогает снизить токсическое влияние на печень, оказывает благоприятное воздействие на нервную систему. Также применяют иммуностимуляторы, антиоксиданты, гормональные препараты, седативные средства, группу витаминов, спазмолитические средства. Этот комплекс препаратов позволяет улучшить общее состояние больного, уменьшает воспалительные процессы, укрепляет иммунитет, предупреждает повреждение и кислородное голодание клеток.
Для улучшения пищеварения врач назначает ферменты, для снижения интоксикации энтеросорбенты. Для пациентов с тяжелыми побочными эффектами химиотерапии организм поддерживают с помощью реосорбилакта, гепасола, внутренних инфузий гемодеза.
Восстановление и защита печени при химиотерапии
Независимо от вида химиопрепарата конечной точкой его негативного влияния становится блокировка системы ферментов цитохром Р450-зависимых мнооксигеназ. Они осуществляют 1 стадию обезвреживания чужеродных веществ, превращая гидрофобные липофильные молекулы в гидрофильные, которые уже не опасны для клеток. Другое следствие блокады монооксигеназ — накопление активных форм кислорода (свободных радикалов), которые разносятся по всему организму и повреждают клетки любого органа.
Такими пероксидазными свойствами обладают большинство противоопухолевых средств: антрациклиновые антибиотики, циклофосфамид, препараты платины. За активацией перекисного окисления следует «взрыв» активности в клетках Купфера и нейтрофилах, высвобождаются провоспалительные цитокины, повреждающие паренхиму печени. Начинает развиваться печеночная недостаточность, следующая доза цитостатиков обезвреживается еще в меньшей степени и снова повреждает органы. Так замыкается порочный круг полиорганных повреждений при противоопухолевой химиотерапии.
Препараты, применяемые для восстановления
Восстановление печени после химиотерапии ставит иногда специалистов в тупик и является предметом дискуссий. Выбирая гепатопротектор, положено придерживаться принципов доказательной медицины. Все используемые лекарства делятся на пять типов:
1
Натуральные или синтетические средства с флавоноидами расторопши. Действующее вещество – силимарин, включающий компонент силибинин. Стабилизирует мембраны клеток и предотвращает их гибель, стимулирует выработку и отток желчи. В аптеках можно приобрести Карсил, нормализующий обменные процессы, Гепабене, дополненный спазмолитическим действием, Легалон, предупреждающий фиброз печени и усиливающий ее антитоксическую функцию.

2
Лекарства из клеток паренхимы печени животных, улучшающие состояние органа за счет схожести с человеческими гепатоцитами. В их числе – Гепатосан.
3
Медикаменты на основе эссенциальных фосфолипидов наделены защитными механизмами, оберегающими печень от влияния опасных токсичных факторов. Фосфолипиды, встраиваясь в стенки клеток, активируют их регенерацию. К этой группе относятся Эссенциале, Фосфоглив, Эссливер.
4
Растительные препараты, в состав которых включены вытяжки и семена полыни, тысячелистника, паслена и т.д. Они снижают холестерин, стабилизируют синтез желчи и ферментов. Наиболее известные из них – Лив 52, Тыквеол и Хофитол.

5
Мы рекомендуем принимать капсулы ВИАЛАЙФ или раствор ВИАЛАЙФ, ведь в них содержатся максимально возможная концентрация хлорофилла, который:
- укрепляет иммунную систему;
- усиливает регенерацию клеток;
- насыщает ткани кислородом;
- оказывает антиоксидантное, противовоспалительное, детоксикационное действие.
6
Наиболее востребованы физиологические метаболиты. Их назначение дает возможность одновременно проводить полноценную химиотерапию, не меняя режима, не уменьшая доз. Например: Гептрал с антидепрессивным действием. Он регулирует абсорбцию и естественный метаболизм в печеночных клетках. 95% препарата, включаясь в метаболизм, снижают воспаление, нейтрализуют повреждающие источники, подавляют образование соединительной ткани, стимулируют регенерацию. Назначается парентерально (внутривенно), перорально (через рот) или комбинируются оба способа для усиления и ускорения эффекта. Предназначен для больных в критическом состоянии с полиорганной недостаточностью.
Симптомы повреждения печени при химиотерапии
Конечно же врач проведет обследование, чтобы понимать с чем человек подходит к курсу химиотерапии. Это УЗИ внутренних органов и биохимические показатели.
В процессе лечения, стоит обращать внимание на появление тяжести в правом боку, расстройство стула или запор, тошноту после еды, горечь во рту, желтый или коричневый налет на языке, изменение цвета стула на светлый, а мочи — на темный.
Анализы: АлАТ, АсАТ, щелочная фосфатаза, билирубин, ГГТ, клинический анализ (лейкоциты, тромбоциты, гемоглобин)
Последствия химиотерапии со стороны печени проявляются в зависимости от дозы и вида цитостатика и варьируют от легких бессимптомных форм до тяжелой печеночной недостаточности. Выделяют три группы поражений:
- Гепатопатии.
- Токсические гепатиты.
- Цирроз печени.
По классификации ВОЗ проявления гепатотоксичности делят на 5 степеней тяжести: от 0 (отсутствие симптомов) до 4 (печеночная кома). Морфологически это проявляется явлениями фиброза (замещение на соединительную ткань), некроза, мелкокапельной жировой дистрофией гепатоцитов и холестаза.
Повреждение гепатоцитов приводит к ряду характерных симптомов, которые зависят от основного механизма гепатотоксичности. Если препарат действует непосредственно на гепатоциты, то у человека выражены слабость, потеря аппетита, фебрильная температура, озноб, тошнота, рвота. Затем присоединяются болезненность в правом подреберье, темная моча, светлый кал. Если преобладает застой желчи, на первый план выходит желтуха, кожный зуд, быстрое увеличение печени и селезенки. Чаще всего осложнения химиотерапии протекают по смешанному типу.
Если химиопрепараты запускают иммунологический механизм повреждения печени, то к типичным симптомам добавляются сыпь, телеангиэктазии, лихорадка и увеличение лимфатических узлов. Чаще развиваются асцит, кровотечения из расширенных вен пищевода и печеночная энцефалопатия.
Сегодня нет ответа на вопрос, почему один и тот же препарат может запустить разные механизмы повреждения клеток печени, поэтому при их купировании придерживаются клинической дифференциальной диагностики.
Печень в период химиотерапии онкологических заболеваний играет важнейшую роль, поскольку именно на этот орган ложится основная нагрузка. Печень выполняет важнейшие функции, которые заключаются в процессах преобразования некоторых лекарственных средств в активную форму, обезвреживании токсинов и выведению их из организма.
В результате лечения химиопрепаратами погибают не только раковые клетки, но и здоровые, в том числе, и клетки печени. Восстановление печени после химиотерапии требуется каждому больному без исключения. В процессе лечения противоопухолевыми препаратами и после него обязательно контролируются биохимические показатели печени путем проведения анализа крови. При обычных повседневных нагрузках печень легко восстанавливает свои клетки. При химиотерапии органу требуется помощь, особенно, если перерывы между курсами противоопухолевых препаратов непродолжительные.
Препараты для восстановления печени
Учитывая, насколько сильно влияют на организм химиопрепараты, необходимо подобрать эффективные лекарства, способные нейтрализовать пагубное воздействие лечения рака. Врач назначает лекарства, способные восстановить иммунитет, отрегулировать уровень тромбоцитов, и обязательно препарат, защищающий ткани печени. Ниже перечислены лекарства, которые может рекомендовать врач.
- Гепамин улучшает функции печени, восстанавливает баланс аминокислот, активизирует синтез белка, стимулирует регенерацию клеток. Компоненты препарата являются гепатопротекторами, способными ускорить нейтрализацию токсинов.
- Гепастерил содержит в своем составе вещества, нейтрализующие токсины, улучшающие метаболизм, защищающие печень. Лекарство восполняет дефицит аминокислот, микроэлементов и витаминов. Средство нормализует обменные процессы в печени.
- Сирепар считается сильным гепатопротектором, хорошо очищает от токсинов, служит профилактикой от жировой инфильтрации, обеспечивает восстановление печени после химиотерапии. Компоненты лекарства активизируют созревание эритроцитов, регулируя процесс кроветворения.
- Эрбисол активизирует иммунитет, ускоряет регенерацию тканей печени, уничтожает атипичные клетки. Компоненты лекарства нормализуют функцию гепатоцитов, проявляют антиоксидантное действие, усиливают действие интерферонов и антибиотиков.
- Фосфоглив — современный препарат из натуральных компонентов, способный защитить печень. Лекарство помогает печени выводить токсины, назначается при жировом, токсичном поражении печени, при гепатите.
- Ропрен — новая российская разработка, представляющая собой лекарство для защиты печени и регенерации ее клеток.
- Преднизолон — гормональный препарат, способный восстановить функции печени. Принимается до 6 таблеток в сутки, запивается молоком. Параллельно пациенту назначается оротат калия, поскольку преднизолон способствует его дефициту. Экстренную помощь печени оказывают методом внутримышечного введения дексаметазона по 8 мг дважды в день.
- Гепабене — натуральный растительный препарат, восстанавливающий клетки печени. Рекомендуется к приему при долгом нарушении показателей биохимии.
- Гепаркомпозитум — гепатопротектор, способный вывести токсины. Побочных эффектов препарат не имеет. Назначается по 1 ампуле внутривенно до 3 раз в неделю.
- Галстена — лекарство, способное восстановить клетки печени. Побочных эффектов не дает. Во время приема лекарства переносимость жирных блюд улучшается, снимается чувство вздутия и тяжести в животе, нормализуются биохимические показатели, убирается тошнота и горечь во рту, боль под ребрами.
- Эссенциале нередко назначают до химиотерапии, если результаты биохимии пациента говорят о нарушении функций печени. Лекарство принимают до 3 месяцев, эффект начинает проявляться спустя пару недель от начала лечения. Если необходимо ускорить действие, можно вместо таблеток получать препарат внутривенными инъекциями. Аналогичным эффектом на печень обладает эссливер форте.
- Гепастерил назначают в тяжелом случае печеночной недостаточности. Назначается препарат внутривенно, наибольшую эффективность показывает в сочетании с гемодезом.
Гепамин
Благодаря научным поискам в настоящее время появилось эффективное средство нового поколения Гепамин, специально разработанное для лечения печеночных патологий, в том числе и таких опасных, как печеночная энцефалопатия и тяжелые формы циррозов.
Гепамин обладает способностью блокировать не только главные симптомы, но и непосредственную причину заболевания. Под действием данного препарата восстанавливается нарушенный обмен аминокислот, происходит нормализация обменных процессов, усиливается обезвреживающая функция печени. Побочных эффектов от применения данного средства не наблюдается. Поэтому, Гепамин включили в стандарты медпомощи онкологическим больным. В его состав входят натуральные биологически активные компоненты, произведенные во Франции.
Инозие Ф, Сирепар
При токсическом поражении печени продемонстрировал свою эффективность препарат Инозие Ф. Его принимают по две таб. 3 раза в день.
Для снижения негативного влияния на печень после химиотерапии применяют также Сирепар. Он способен в значительной степени смягчить удар, который оказывает «химия» по печени. Назначается он внутримышечно на протяжении 3 недель по 2-4 мл ежедневно. В сравнении со своим аналогом, носящим название Гептрал, Синепар более эффективен.
Урсофальк
Наибольших похвал гепатологов, т. е. докторов, специализирующихся на лечении заболеваний печени, добился препарат Урсофальк, прием которого выполняется по одной капсуле 2-3 раза в день. На сегодняшний день он считается лучшим, но применять его следует при действительно серьезных поражениях печени.
Эрбисол
Особым успехом пользуется разработанный на Украине препарат Эрбисол. Он эффективен при острых и хронических гепатитах, в том числе медикаментозных и токсических. Помимо этого, Эрбисол нашел применение в качестве гепато- и иммунопротектора при проведении химиотерапии.
Благодаря своему свойству защищать печеночные клетки от лучевого и химического воздействия, стало возможным использование более интенсивных способов лечения сильнодействующими средствами, а также облучение максимальными дозами без риска развития тяжелых побочных эффектов, проявляющихся в виде вегетативного, болевого и диспепсического синдромов, выпадения волос.
Способность восстанавливать иммунную систему является еще одним ценным качеством Эрбисола. Показанием к назначению Эрбисола служат развившиеся гепатиты печени после химиотерапии.
Фосфоглив
Фосфоглив является отечественным препаратом растительного происхождения, относящимся к новому поколению. Он способен восстановить нарушенную способность печени выводить вредные вещества. Назначают данное средство при гепатитах, жировых и токсических повреждениях печени.
Ропрен
Ропрен представляет собой новый российский препарат, предназначенный для защиты и восстановления пораженных клеток печени после химиотерапии. Он назначается по 3 капли одновременно с приемом пищи.
Преднизолон
Нельзя также обойти вниманием препарат Преднизолон, который, хоть и является гормональным, необходим при повреждениях печени после химиотерапии. Рекомендуется принимать его по 4-6 таблеток в день после еды, содержащей молочные продукты. Дополнительно с этим рекомендуется прием оротата калия, что необходимо для предотвращения потерь калия, которые влечет за собой прием преднизолона.
Если печень нуждается в экстренной помощи, в некоторых случаях назначается дексаметазон внутримышечно по 8 мг 1 или 2 раза в день.
Гепабене
Помогает восстанавливать печеночные клетки и препарат растительного происхождения под названием Гепабене. Он наиболее эффективен при длительных нарушениях биохимических показателей крови.
Гепаркомпозитум
Препарат обладает способностью оказывать защитное гепатопротекторное действие. С его помощью можно также снять интоксикацию. Назначается подкожное, внутримышечное или внутривенное введение препарата по 1 ампуле 1 -3 раза в неделю, побочные эффекты при этом не наблюдаются.
Галстена
Препаратом, восстанавливающим и нормализующим печень после химиотерапии, является также Галстена. Это лекарственное средство способно уменьшать размеры печени, которые под его влиянием могут сокращаться на 4 см.
Применяется Галстена при поражениях желчевыводящих путей и печени. Под ее действием улучшается переносимость жирной пищи, исчезает чувство тяжести справа, уменьшается и пропадает тошнота, вздутие живота, боли в правом подреберье, заметно улучшаются биохимические показатели крови.
Препарат не имеет побочных эффектов, принимается по 15-20 капель трижды в день через час по окончании приема пищи.
Эссенциале
Если биохимические анализы крови пациента еще перед началом лечения указывают на наличие нарушений, к перечисленным ранее лекарственным средствам добавляют препарат Эссенциале-Н. Длительность его приема составляет два-три месяца, при этом эффект от лечения может проявиться только спустя несколько недель от его начала. Принимают это средство по 2 таблетки 3 раза в день во время еды. Для ускорения результата препарат могут вводить внутривенно по 5-10 инъекций ежедневно.
Аналогичным образом действует препарат Эссливер Форте, который тоже защищает печень и уменьшает проявления лекарственной интоксикации.
Гепастерил
В случае тяжелой печеночной недостаточности назначают препарат Гепастерил А. Есть также другая разновидность лекарства — Гепастерил В, который наиболее эффективен при поражениях печени в результате химиотерапии, но он чрезвычайно дефицитен.
Гепастерил назначают по 500 мл путем внутривенно — капельного введения, со скоростью приблизительно 40 капель в минуту. Максимальную эффективность проявляет в сочетании с отечественным лекарственным средством — гемодезом, который применяют также способом внутривенно-капельных вливаний. Назначают гемодез по 400 мл в сутки ежедневно или через день, на курс отводится 5 таких процедур.
Креон
При поражениях печени и поджелудочной железы больным назначают препарат Креон. Данное средство рекомендуется принимать от 1 до трёх капсул во время еды, что значительно облегчает работу печени.
Все перечисленные выше лекарственные средства относятся к современным. Помимо них существуют хорошо знакомые, уже зарекомендовавшие себя в течение многих лет — метионин, кокарбоксила, АТФ, липоевая кислота, которые малотоксичны и менее дорогостоящи.
Диета, улучшающая работу печени
После приема химиопрепаратов защита печени подразумевает коррекцию рациона питания. Диетологи дают ряд рекомендаций по этому поводу. Соблюдая врачебные рекомендации, можно привести печень в порядок.
Основные советы:
- исключить острое, жирное и жареное. Из рациона следует убрать жирное мясо и рыбу, копченые продукты и колбасы, соленья и маринады;
- меньше необходимо употреблять шпинат, лук, бобовые, ревень и репу;
- в качестве первого блюда выбрать вегетарианский и молочный суп, щи;
- в качестве полезного второго блюда выбрать нежирные сорта мяса или рыба (курица, индейка, кролик, щука, треск, судак);
- в период восстановления печени полезно употреблять кисломолочные продукты, творог с медом, сыр;
- для восстановления микрофлоры кишечника необходимо принимать БАДы, содержащие нужные бактерии;
- в рационе должно быть больше овощей и фруктов, сухофрукты и пшеничные отруби также полезны;
- все блюда должны быть теплыми, но не горячими;
- запрещено употреблять газировку, спиртные напитки;
- после еды лежать не рекомендуется, около получаса необходимо отдохнуть сидя.
Диета в пост лечении рака
Одна из распространённых реакций организма на терапию препаратами, содержащими яды и токсины – тошнота и потеря аппетита. Отказываться от еды нельзя, потому что она даёт силы для восстановления, однако рацион пересмотреть придётся.

Основные рекомендации по питанию больных раком, которые восстанавливаются после лечения химиотерапией:
- Принимайте пищу небольшими порциями, но часто. Пригласите друзей, с ними перекусить гораздо приятнее, чем наедине.
- Включайте в рацион новые продукты (предварительно проконсультируйтесь с врачом).
- Если во рту ощущается металлический привкус, замените привычные столовые приборы пластиковыми.
Рекомендации по самому рациону касаются не только продуктов, но и приготовления различных блюд:
- Готовьте на пару или запекайте пищу в духовке. Так в ней сохранится больше полезных веществ.
- Употребляйте больше белков – индейку, куриную грудку без кожи, морскую рыбу (лучше красную), рыбью икру (любую).
- Добавьте молочные продукты – сметану, творог, ряженку, йогурт, цельное молоко.
- Готовьте салаты из зелени и овощей с использованием подсолнечного, льняного, оливкового масла.
- Введите в рацион сыр, сливочное масло, яйца, бобовые.
- В качестве перекуса используйте орехи, пророщенную пшеницу, фруктовые смузи.
- Для первых блюд готовьте крем-супы и супы-пюре, в том числе из чёрных бобов и чечевицы.
- Полезны свежевыжатые овощные, фруктовые, ягодные соки.
- В качестве гарнира употребляйте каши – гречневую, геркулес, ячневую, рисовую.
В день больному раком, который проходит лечение после воздействия химиопрепаратами, нужно выпивать около полутора литров жидкости. По этому вопросу рекомендуется проконсультироваться с врачом. Если наблюдается скопление жидкости в брюшине, лёгких или плевральной полости, её количество ограничивают.
Иммуномодуляторы в пост лечении рака
Химиотерапия для организма человека представляет сильнейший стресс. Больше всего повреждается костный мозг, отвечающий за кровь. После лечения её показатели значительно ухудшаются, показывая нехватку основных компонентов – лейкоцитов, эритроцитов и тромбоцитов, из-за чего возникают лейкопения, эритропения, тромбоцитопения.
Нехватка белых кровяных телец в организме сказывается на иммунитете – он становится настолько слабым, что больной может подхватить любую инфекцию или вирус, к которым ранее был невосприимчив. Для коррекции состояния больных раком лечение после химиотерапии всегда включает препараты-иммуномодуляторы, которые стимулируют гемопоэз (процесс кроветворения в костном мозге):
- Деринат;
- Граноцит;
- Лейкомакс;
- Глутоксим;
- Ликопид;
- Галавит;
- Нейпоген;
- Дезоксинат.

Иммуномодулирующие препараты применяются для улучшения качества жизни пациентов, больных раком. Их эффективность доказана более чем 30-летней практикой применения у онкологических больных во время химиотерапии и в период восстановления.
Симптоматическое лечение
На первом месте стоит устранение или ослабление болевого синдрома у больных раком. Для этих целей применяются анальгетики, нестероидные противовоспалительные препараты. Часто их сочетают с седативными средствами и транквилизаторами. Обезболивающие назначают по схеме от слабых до сильно действующих с постепенным нарастанием эффекта. Если боль сильная или болезнь запущена (неоперабельные стадии рака, сдерживаемые химиотерапией), врач назначает наркотические анальгетики. Однако к таким средствами прибегают только в крайнем случае и на короткий срок (до 3 суток).
Лечение расстройств ЖКТ
Первое, что делает врач – устанавливает причину состояния. Тошнота и рвота возникают не только от отравления организма больного раком при лечении токсическими противоопухолевыми препаратами. Часто это происходит в результате кишечной непроходимости – механической или динамической (отёк головного мозга, гиперкальциемия). Если ничего серьёзного не обнаружено, больному раком для лечения прописывают Церукал или Дексаметазон, если они действуют слабо, могут назначаться Зофран, Навобан, Осетрон.
Запор – один из побочных эффектов химиотерапии у особо тяжёлых больных. Здесь рекомендации врача исключительно индивидуальны. Если не стоит вопрос об оперативном лечении запора, проводят поэтапную терапию:
- Очистительная или масляная клизма (на ночь).
- Перорально касторовое или вазелиновое масло.
- Слабительное – Гутталакс, лист сенны, Бисакодил.
Диарея возникает либо как функциональное нарушение, либо как психоневрологическое осложнение после химиотерапии рака. Лечение включает в себя:
- диету;
- противодиарейные препараты (Лоперамид);
- солевые растворы для восполнения водно-солевого и электролитного баланса (Регидрон);
- лекарства, которые восстанавливают микрофлору кишечника (Линекс, Бифидумбактерин, Лактофильтрум – энтеросорбент, восстанавливающий кишечную мирофлору);
- Энтеросорбенты – активированный уголь, Диосмектит, Полифепан, Полисорб и другие.
Если анализы выявляют инфекционную природу диареи, для лечения состояния назначаются антибиотики.
Печень и почки
Оба органа участвуют в фильтрации, а потому сильнее остальных поражаются при лечении от рака. Для восстановления печени сначала нужно её очистить от скопившихся в ней вредных веществ. Для этой цели применяется Легалон – препарат на основе семян расторопши. После очищения основная задача – восстановить повреждённые химиотерапией клетки печени, чтобы орган снова заработал корректно и начал выполнять свою прямую функцию – очищать кровь от вредных веществ. Для лечения используют БАДы – Эссенциале Форте, Карсил, Флор Эссенс.
С почками несколько сложнее. Агрессивное воздействие токсических/ядовитых препаратов может вызвать мочекислую нефропатию, почечную недостаточность. Для восстановления правильной работы почек применяют:
- Нефрин, Канефрон, Хофитол, Нефрофит.
- Сборы из лекарственных трав (кукурузные рыльца, почечный чай, бурачник лекарственный и другие).
Если диагностируются воспалительные заболевания почек и мочевыводящих путей, для лечения назначаются антибактериальные препараты – Нитроксолин, Фурадонин.
Кровь
При лечении рака сильнодействующими токсичными препаратами в крови наблюдается сильная нехватка компонентов. Чтобы повысить уровень лейкоцитов, назначаются витаминные комплексы, содержащие витамины группы B, в частности B9 и 12.
Аскорбиновая и фолиевая (витамин B9) кислоты, кальций + витамин D3, магний и цинк ускорят выработку тромбоцитов. Эритроциты восстанавливаются самостоятельно. Повысить гемоглобин можно с помощью витаминов B12, B9, препаратов железа.
Общие рекомендации по образу жизни
Восстановление печени после химиотерапии включает целый комплекс мероприятий. Помимо лекарств, ухода со стороны медицинского персонала и родственников, важную роль в этом играют режим и диета. Привести в порядок печень помогут:
Кисломолочная продукция – кефир, творог, йогурт без наполнителей и добавок
Сезонные овощи и фрукты
Нежирные сорта мяса – индейка, курица, телятина, крольчатина;
Из сладкого – мед и сухофрукты
Крупяные изделия
Растительные масла
Вареные и тушеные блюда
Следует сократить употребление бобовых. Полностью исключить прием острого, копченого и жареного. Убрать из рациона колбасы, маринады, соленья. Запрещаются спиртные и газированные напитки.
Восполнению витаминов и микроэлементов способствуют БАДы. Некоторые из них содержат бактерии, необходимые для воссоздания микрофлоры кишечника. Полезны отвары и настои из кукурузных рылец, овса, расторопши. Необходимы регулярные пешие прогулки, соблюдение распорядка дня и крепкий сон, так как печень подвержена суточным ритмам.
Психологическая помощь
Для пациентов, больных раком, свойственны стрессы и депрессия, которые загоняют человека в состояние безысходности и апатии. Это прямым образом сказывается на процессе лечения и выздоровления. Помощь психотерапевта в такой ситуации необходима. Важно найти своего врача, которому можно доверять и рассказывать о своих страхах и фобиях. Это поможет больному раком вернуться к полноценной жизни в социуме.
После каждого курса химиотерапии пациент нуждается в комплексном лечении. Выполняя все рекомендации лечащего врача, больной быстрее восстанавливается, что позволяет ему не выпадать надолго из нормальной жизни.
[spoiler title=»Источники»]
- https://rakanet.ru/rak-pecheni/lechenie-raka-pecheni/
- https://cardio-v.ru/bolezni-pecheni/opuholi/skolko-zhivut-pri-rake.html
- https://lapino2.ru/uslugi/operatsii-pri-rake-pecheni/
- https://vseopecheni.ru/liver/rezekcziya-pecheni/
- https://detdom-vidnoe.ru/for_parents/30894.php
- https://doctor-borisov.ru/vosstanovlenie-pecheni-posle-himioterapii/
- https://www.euroonco.ru/departments/himioterapiya/himioterapiya-i-pechen
- https://gb12-barnaul.ru/blog/vosstanovlenie-posle-himioterapii/
- https://biovestin-onko.ru/vosstanovlenie-i-zashhita-pecheni-pri-himioterapii/
- http://tumor-clinic.ru/chto-delat/zaschita-pecheni-pri-himioterapii/
- https://antirak-centr.com/article/post/lecheniye-posle-khimioterapii
[/spoiler]